TRẬT XƯƠNG BÁNH CHÈ BẨM SINH
Tổng quan
Trật khớp xương bánh chè bẩm sinh là một dị tật hiếm gặp, biểu hiện như rối loạn chức năng và khuyết tật trong thời thơ ấu. Hai hội chứng lâm sàng đã được mô tả trong y văn. Một hội chứng được gọi là trật xương bánh chè bẩm sinh hoặc trật khớp một bên cố định của xương bánh chè, hội chứng thứ hai được mô tả là trật xương bánh chè theo thói quen.
Trật xương bánh chè bẩm sinh có thể xảy ra như một tình trạng trật xương bánh chè ra một bên dai dẳng với biểu hiện co gấp gối và xương bánh chè bị dính vào một bên với lồi cầu đùi hoặc như một sự trật khớp không liên tục của xương bánh chè. Ở hội chứng sau, xương bánh chè bị trật hoàn toàn theo mỗi chu kỳ gấp và duỗi của gối và được gọi là trật khớp bắt buộc của xương bánh chè, bởi vì bệnh nhân không kiểm soát được tình trạng trật xương bánh chè khi họ di chuyển gối. Loại trật khớp bẩm sinh đầu tiên, là loại cố định, thường liên quan đến các hội chứng như bệnh khớp và cần được phẫu thuật điều chỉnh bằng cách giải phóng một bên và sắp xếp lại xương bánh chè. Trật xương bánh chè bắt buộc có xu hướng là một bất thường dysplasia riêng biệt và có thể được dung nạp tương đối tốt. Tái cân bằng xương bánh chè thường được thực hiện ở độ tuổi trưởng thành vì ít can thiệp vào chức năng hơn.
clinical
Trật xương bánh chè cố định và trật xương bánh chè bắt buộc có hai biểu hiện lâm sàng khác nhau như được trình bày trong Bảng 24.1.
Bảng 24.1. Trật xương bánh chè bẩm sinh
| Trật xương bánh chè cố định | Trật xương bánh chè bắt buộc |
| Xương bánh chè trật ra một bên và cố định | Xương bánh chè trật ra và nắn trật theo mỗi chu kỳ gấp và duỗi của gối |
| Thường rõ ràng ở thời thơ ấu | Thường xuất hiện từ 5 đến 10 tuổi |
|
|
|
Liên quan đến chứng co rút knee joint |
Tầm vận động của gối thường là bình thường |
|
|
|
Trẻ sơ sinh bị trật xương bánh chè một bên dai dẳng có biểu hiện co gấp gối và không sờ thấy xương bánh chè ở phía trước xương đùi. Khó sờ thấy xương bánh chè giảm sản ở vị trí của nó. Kiểm tra hình ảnh cộng hưởng từ (MRI) là cần thiết để chắc chắn về vị trí của sụn xương bánh chè.
Trẻ bị trật xương bánh chè một bên cố định có thể có biểu hiện chậm phát triển khả năng đi lại hoặc có dáng đi bất thường liên quan đến chứng joint contracture gối. Thông thường, xoay ngoài xương chày có liên quan đến co gấp khớp gối.
Những bệnh nhân có thể có một hội chứng cơ xương khớp kèm theo, trong đó trật xương bánh chè bẩm sinh là một đặc điểm. Trật xương bánh chè bẩm sinh có thể xảy ra hai bên nhưng phổ biến hơn là một bên. Trật xương bánh chè bẩm sinh đã được ghi nhận là một phần của các hội chứng sau: arthrogryposis, hội chứng Larsen’s, dyschondrosteosis, hội chứng Rubinstein-Taybi, hội chứng Down và hội chứng nail patella. Tác giả cũng đã thấy trật xương bánh chè bẩm sinh trong hội chứng Ellis-Van Crevald và trong chứng loạn dưỡng xương bánh chè.
Không sờ thấy xương bánh chè ở phía trước gối. Bằng cách sờ nắn cẩn thận, ta có thể cảm thấy xương bánh chè nằm một bên lồi cầu đùi. Xương bánh chè giảm đàn hồi, nằm nghiêng và không thể phát hiện bằng cách khám lâm sàng đơn thuần ở hầu hết trẻ sơ sinh.
Trật xương bánh chè bắt buộc thường xuất hiện sau khi trẻ bắt đầu tập đi và là một bất thường nổi bật ở chỗ xương bánh chè bị trật ra trong mỗi chu kỳ gấp và duỗi của gối. Theo kinh điển, xương bánh chè lệch sang một bên khi duỗi gối hoàn toàn và di chuyển theo hướng uốn. Bệnh nhân bị trật khớp bắt buộc thường không bị co rút, nhưng họ có cảm giác bất ổn ở gối có thể được dung nạp tốt một cách đáng ngạc nhiên. Đau không phải là biểu hiện khó chịu trong thời thơ ấu mà là rối loạn chức năng và biến dạng.
Grading
Thuật ngữ trật xương bánh chè bẩm sinh thích hợp cho tình trạng trật xương bánh chè một bên liên tục hoặc cố định, có thể được phát hiện tại hoặc gần thời điểm sinh. Trong hội chứng này, xương bánh chè không bao giờ nằm trong rãnh đầu dưới xương đùi và luôn luôn nằm nghiêng về một bên vì sự co rút của bao khớp và sự kết dính dày với dải chậu chày.
Ở những bệnh nhân bị trật xương bánh chè bắt buộc, những chuyển động bất thường của xương bánh chè không phải là vấn đề của bệnh nhân cũng không phải là sự phát triển của một thói quen hay khuôn mẫu tự nguyện. Thay vào đó, sự trật và nắn trật bất thường của xương bánh chè theo mỗi chu kỳ vận động là do giải phẫu bệnh học tác động lên bệnh nhân. Vì lý do này, thuật ngữ trật khớp bắt buộc được ưa chuộng hơn vì nó mô tả chính xác hơn, thực tế là bệnh nhân buộc phải di chuyển xương bánh chè vào và ra khỏi vị trí bình thường của nó trong rãnh đầu dưới xương đùi bất cứ khi nào họ gấp hoặc duỗi gối.
Loại thứ ba của loạn sản xương bánh chè phổ biến hơn nhiều và gặp ở thanh thiếu niên. Loại loạn sản này thường được gọi là lệch khớp. Sự sai lệch là kết quả của sự tăng trưởng và phát triển bất thường, làm cho cơ tứ đầu đùi bị lệch sang một bên. Loại loạn sản của khớp chè đùi là phổ biến, nhưng sẽ không được thảo luận trong bài này. Điều đáng quan tâm, từ trật khớp một bên cố định, đến trật khớp bắt buộc, trật khớp không liên tục hoặc tái diễn đều xảy ra ở những bệnh nhân mắc hội chứng Down khi họ được khám theo nhóm.
Chẩn đoán hình ảnh
Xương bánh chè hóa thành xương từ 3 đến 4 tuổi, do đó, không thể nhìn thấy trên phim chụp X-ray thường ở trẻ nhỏ. Chụp cộng hưởng từ có thể cho thấy xương bánh chè nằm ngang với xương đùi trong những trường hợp nghi ngờ trật xương bánh chè một bên bẩm sinh và có giá trị trong chẩn đoán hình ảnh các đặc điểm bệnh lý ở trẻ nhỏ.
Một số tác giả đã sử dụng siêu âm để xác định vị trí của xương bánh chè. Ở người lớn tuổi, chụp cắt lớp vi tính (CT) rất hữu ích để thấy sự liên kết của khớp chè đùi. CT có thể ghi lại sự liên kết trong quá trình duỗi gối đến 15°, đây là phần quan trọng nhất. Hình ảnh ấn tượng nhất là việc sử dụng một đoạn phim lặp lại để hiển thị mô hình chuyển động của xương bánh chè, nhưng đây là một áp dụng học thuật để phân tích sự trật khớp bẩm sinh của xương bánh chè.
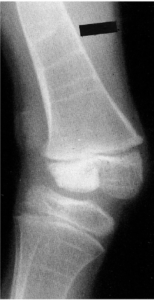
Surgical treatment
Chỉ định chính để phẫu thuật điều chỉnh trật xương bánh chè bẩm sinh là không có hoặc mất chức năng. Trẻ bị trật xương bánh chè kéo dài, bắt đầu đi lại khó khăn. Do sự co rút và biến dạng vẹo trong sau đó, dáng đi không hiệu quả và vụng về ngay cả khi đứa trẻ có thể đi bộ. Trẻ bị trật khớp bắt buộc phàn nàn về việc gối phải nhường chỗ hoặc cảm thấy yếu và không vững. Đau thường là một triệu chứng muộn hơn và có thể báo trước bệnh osteoarthritis. Những biến đổi thoái hóa sớm ở khớp chè đùi xảy ra nhất quán ở người lớn bị trật khớp một bên cố định không được điều trị.
Mang nẹp là một biện pháp tạm thời để điều trị tình trạng trật xương bánh chè bắt buộc có ít triệu chứng nhưng đeo nẹp không hiệu quả để điều trị dứt điểm.
Kỹ thuật mổ
Đường mổ giữa trên xương bánh chè có xu hướng lành lại với nhiều sẹo tăng sinh ở trẻ em hơn ở người lớn tuổi. Tác giả chủ trương rạch đường mổ qua khớp gối trước bên để sẹo không chịu áp lực trực tiếp vào xương bánh chè trong giai đoạn hậu phẫu. Vết rạch phải đủ dài để lộ ra một phần đủ của cơ tứ đầu đùi để nó có thể được liền lại. Để bộc lộ tốt ở trẻ sơ sinh bị trật xương bánh chè bẩm sinh, vết rạch có thể kéo dài đến nửa đùi. Dây chằng một bên được giải phóng bằng cách bóc tách các mô sơ có thể kéo dài dọc theo vách ngăn cơ bên. Bao khớp bên trong và cánh trong bánh chè được kéo dài. Khi cánh ngoài bánh chè đã được giải phóng, cánh trong bánh chè sẽ được huy động từ bề mặt trước của xương đùi bằng cách bóc tách sắc gọn cẩn thận, tách nó ra khỏi sụn khớp. Cánh trong bánh chè được kết dính với sụn khớp vì nó nằm trên lồi cầu trong tương tự như một chiếc mũ trùm đầu.
Gân bánh chè thường chèn bất thường sang bên ngoài. Ở trẻ sơ sinh, khối chèn có thể được dịch chuyển vào trong bằng cách tách mạnh khối chèn ra khỏi meniscus và định hình lại nó ở đường giữa của đầu trên xương chày. Gân cơ tứ đầu đùi ngắn. Gân được kéo dài bằng phương pháp Z-plasty hoặc Z-Y. Việc kéo dài được thực hiện ở đầu gần xương bánh chè thông qua các sợi gân của cơ khi chúng chèn vào xương bánh chè.
Các mô mềm dính bên ngoài và trong xương bánh chè đòi hỏi sự cân bằng. Bao khớp được mở giải phóng bên ngoài và được uốn vào trong. Vạt bên trong được nâng lên và khâu vào trước xương bánh chè. Đường khâu thường nằm dọc theo mép ngoài của xương bánh chè, vì vạt kéo dài hết cỡ qua xương bánh chè làm tâm xương ở đường giữa bên dưới vạt cánh trong bánh chè.
Ở bệnh nhân lớn tuổi, cần sửa chữa cánh trong bánh chè cho việc uốn vào trong. Chuyển gân cơ bán gân vào xương bánh chè bằng phương pháp Galeazzi giúp tăng cường lực bên trong và di chuyển phần mềm đầu xa đến đường giữa. Uốn vào kiểu Krogius không đủ để duy trì sự nắn trật ở những bệnh nhân này. Gân cơ bán gân được tách ra qua một vết rạch nhỏ phía sau tại điểm bám tận của nó và được gắn ở xa so với pes anserinus (điểm bám của gân cơ chân ngỗng). Sau đó, đầu gần của gân được định tuyến lại trên xương bánh chè thông qua một kênh xương để cung cấp một lực xa và vào bên trong có hiệu quả trong việc tăng cường vào bên trong của các lực tác động lên xương bánh chè.
Nếu sự co rút không được điều chỉnh hoàn toàn bằng các thao tác này, giải phóng phía sau được chỉ định. Bộc lộ phía sau thường là cần thiết trong trật khớp bẩm sinh, nhưng không phải trong trật khớp bắt buộc. Các gân khoeo dài ra theo hình chữ Z và bao khớp sau được tách ra. Để kéo dài gân cơ khoeo, có thể sử dụng hai đường rạch dọc, một đường ngang gối sau trong và một đường ngang gối sau ngoài. Thông qua đường rạch sau ngoài và bảo vệ dây thần kinh mác chung, quá trình giải phóng bao khớp được hoàn thành sau khi huy động đầu bên ngoài của cơ bụng chân từ xương đùi. Bó mạch khoeo được bảo vệ bằng cách phẫu tích trong một mặt phẳng trực tiếp trên bao khớp sau.
TRẬT XƯƠNG BÁNH CHÈ MẮC PHẢI
Tổng quan
Trật xương bánh chè (hay còn gọi trật khớp chè – đùi) chiếm khoảng 2 – 3% các ca chấn thương gối. Thương tổn này thường gặp ở những người trẻ tuổi, phụ nữ vị thành niên và vận động viên. Tỉ lệ mắc bệnh được báo cáo là 5,8/100.000 nhưng có thể cao tới 29/100.000 ở độ tuổi vị thành niên [2]. Trật khớp cấp tính có xu hướng xảy ra tương đối bằng nhau ở nam và nữ. Trật xương bánh chè thường gặp nhất trong thập kỷ thứ hai và thứ ba của cuộc đời.
Mất vững xương bánh chè là một loạt các tình trạng khác nhau, từ trật nhẹ không thường trực cho đến trật hoàn toàn thường trực. Bệnh nhân thường có biểu hiện biến dạng rõ ràng và không thể duỗi gối. Tỉ lệ trật xương bánh chè tái diễn sau khi trật bánh chè lần đầu vào khoảng 15 – 60% [1]. Trong hầu hết các trường hợp, trật xương bánh chè có thể được điều trị bảo tồn với vật lý trị liệu và nẹp gối, ngoại trừ trường hợp fracture bánh chè đi kèm hoặc các đợt tái phát cần can thiệp phẫu thuật.
Reason
Trật xương bánh chè cấp tính thường xảy ra do chấn thương, thường sau chấn thương vặn xoắn, không trực tiếp với gối hoặc do lực tác động mạnh trực tiếp vào giữa gối. Một cơ chế thường gặp gây trật bánh chè là mâm chày xoay ngoài với bàn chân cố định trên sàn. Trật xương bánh chè cũng có thể xảy ra ở những bệnh nhân nói chung có dây chằng lỏng lẻo. Tuy nhiên, những bệnh nhân này hầu hết có xu hướng tái phát trật nhẹ xương bánh chè trái ngược với tình trạng trật khớp hoàn toàn.
Bên cạnh đó, các bất thường về mặt giải phẫu như chứng loạn sản xương bánh chè và loạn sản diện bánh chè cũng có thể khiến người bệnh bị trật xương bánh chè. Tình trạng lỏng lẻo các dây chằng thường thấy ở phụ nữ hoặc thứ phát sau các rối loạn mô liên kết như hội chứng Marfan hoặc Ehlers-Danlos, làm tăng nguy cơ trật khớp nói chung.
Trật khớp thường trực được đặc trưng bởi tình trạng trật khớp không đau mỗi khi gấp gối, thường là kết quả của sự căng bất thường cơ rộng ngoài và dải chậu chày.
Trật xương bánh chè bẩm sinh cũng có thể xảy ra, thường gặp nhất ở những bệnh nhân mắc hội chứng Down. Đây là hệ quả do xương bánh chè có kích thước nhỏ kết hợp với cấu trúc lồi cầu bị giảm sản và thường cần can thiệp phẫu thuật để giảm tỉ lệ tái phát.
Sinh lý bệnh
Khớp gối là nơi giao nhau của xương chày, xương lồi cầu đùi và xương bánh chè. Khi gấp duỗi gối, xương bánh chè sẽ trượt trên mặt khớp lồi cầu đùi. Ở hai đầu xương bánh chè có gân tứ đầu thuộc nhóm cơ tứ đầu đùi nằm ở xương đùi và gân bánh chè bám vào lồi củ chày ở xương mâm chày; khi chuyển động gối, hệ thống các gân và dây chằng sẽ giữ cho xương bánh chè không bị lệch ra ngoài. Khi chấn thương xảy ra do va chạm lực mạnh và đột ngột ở gối hoặc hoạt động sai tư thế, xương bánh chè sẽ trượt ra khỏi rãnh dọc của khớp gối, gây ra tình trạng trật khớp bánh chè đùi.
Cơ tứ đầu đùi và gân xương bánh chè kết hợp với nhau tạo thành một góc Q. Góc Q được xác định bằng góc hợp bởi hai đường thẳng: đường vẽ từ gai chậu trước trên qua điểm giữa xương bánh chè và đường vẽ từ điểm giữa xương bánh chè qua lồi củ chày. Góc Q bình thường ở nữ khoảng 18o, cao hơn, ở nam khoảng 14o. Gối ở phụ nữ vẹo ra ngoài nhiều hơn, đây là lý do trật xương bánh chè có xu hướng gặp nhiều hơn ở nữ giới. Số đo góc Q đo được lớn hơn bình thường liên quan đến sự mất khả năng của xương bánh chè.
Các yếu tố bất thường giải phẫu liên quan đến sự trật khớp bánh chè như xương bánh chè đẩy lên cao, loạn sản xương bánh chè hay thiểu sản xương đùi. Sự bất thường về mặt giải phẫu của khớp xương bánh chè khiến nguy cơ trật khớp cao hơn.
Clinical examination
Bệnh nhân thường mô tả đau và biến dạng gối sau một chấn thương gián tiếp hay một va chạm trực triếp vào mặt trước hay giữa gối, có thể nghe một tiếng “bốp” kèm với tình trạng sưng tấy. Các triệu chứng tồi tệ hơn khi gập gối, quỳ hay đi lại.
Thăm khám lâm sàng có thể ghi tụ dịch hay tụ máu khớp gối và các tổn thương đi kèm ở xương đùi, xương chày và dây chằng khớp gối. Sờ nắn ở trên, dưới, giữa và hai bên xương bánh chè để đánh giá vị trí đau, vận động gập duỗi. Sờ bánh chè lệch hẳn ra phía ngoài, không còn nằm ở giữa gối. Đánh giá tổn thương cruciate ligament and lateral ligament không nên bỏ sót.
Ở người bình thường, xương bánh chè có thể lệch sang bên 25 – 50% chiều ngang của xương bánh chè. Những trường hợp trật tái hồi, sự lệch sang bên này có thể nhiều hơn. Đặt gối bệnh nhân thả lỏng gập 20 – 30 độ, xương bánh chè được đẩy sang một bên. Nghiệm pháp dương tính khi bệnh nhân e ngại hay sợ hãi khi thực hiện.
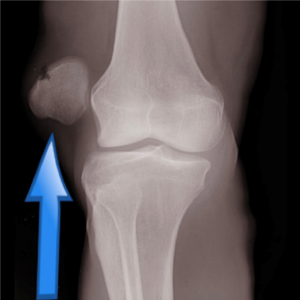
X-quang khớp gối trước – sau là phương tiện đầu tay tiếp cận một bệnh nhân nghi ngờ tổn thương khớp bánh chè cấp tính. X-quang giúp phán đoán sự di lệch, gãy xương đi kèm, mất vững khớp. Các phương tiện cao cấp hơn có thể áp dụng là chụp cắt lớp vi tính (CT) hay MRI. Trong đó, MRI rất hữu ích trong việc xem xét các cấu trúc dây chằng, mô mềm của gối, vai trò của MRI càng rõ ràng hơn với những trường hợp trật xương bánh chè tái hồi. Trong trường hợp trật khớp hoàn toàn, MRI thường có một mô hình bầm tím đặc trưng của xương đùi bên và xương bánh chè giữa. Hình ảnh này rất hữu ích trong việc chẩn đoán tổn thương sụn khớp ở mặt giữa, dự báo nguy cơ trật bánh chè tái diễn.
Differential diagnosis
- Tổn thương dây chằng tréo trước
- Meniscus damage
- Hội chứng đau bánh chè – đùi
- Hội chứng Plica gối (nếp gấp bao hoạt dịch).
Treatment
The principles of treatment
Nắn trật khớp xương bánh chè có thể được thực hiện ở khoa cấp cứu, có thể sử dụng thêm an thần nếu cần. Cho bệnh nhân gập háng từ từ vào trong, đồng thời duỗi gối. Bệnh nhân cũng có thể được cho ngồi thỏng hai chân.
Điều trị chính yếu của trật khớp xương bánh chè lần đầu không có mất vững hay tổn thương nội khớp là bảo tồn, chườm đá, sử dụng nhóm NSAIDs để giảm đau và sưng nề, tập vật lý trị liệu và thay đổi sinh hoạt. Đeo nẹp đùi có thể hữu ích trong 2 – 4 tuần đầu để các tổn thương mô mềm được làm lành. Thêm vào đó, vật lý trị liệu với các bài tập lên cơ tứ đầu đùi nên được bắt đầu.
Điều trị phẫu thuật với trật khớp xương bánh chè lần đầu vẫn còn đang tranh cãi. Các nhà phẫu thuật đề nghị phẫu thuật nội soi giám sát, xử trí với các trường hợp trật khớp có gãy xương đi kèm.
Surgical treatment
- Phẫu thuật được chỉ định trong các trường hợp:
+ Trật khớp lần đầu kèm gãy xương hoặc mất vững
+ Hình ảnh xương bánh chè phụ trên X-quang
+ Thất bại với điều trị bảo tồn do các yếu tố giải phẫu thuận lợi dẫn đến trật khớp + Trật tái phát.
- Các phương pháp phẫu thuật:
+ Phẫu thuật Endoscopic và/hoặc cắt lọc
+ Phẫu thuật cắt xương
+ Phẫu thuật tạo hình khớp.
Symptoms
Biến chứng của trật xương bánh chè cấp tính bao gồm gãy xương bánh chè, tái phát và thoái hóa khớp gối.
Biến chứng của cuộc phẫu thuật bao gồm nhiễm trùng, tổn thương mạch máu, thần kinh, huyết khối tĩnh mạch sâu và thuyên tắc phổi.
Sau khi phẫu thuật cắt xương, bệnh nhân thường kêu đau ở vị trí vít, hạn chế vận động khớp gối và gãy xương thứ phát. Ngay cả sau khi phẫu thuật, vẫn có nguy cơ tái phát sự mất ổn định của khớp chè – đùi.
Prognosis
Vật lý trị liệu có thể cần thiết trong khoảng thời gian từ hai đến ba tháng sau khi bị trật khớp lần đầu. Vật lý trị liệu là rất quan trọng, đặc biệt sau thời gian dài motionless, vì nếu các dây chằng và gân bám của cơ tứ đầu đùi vào xương chày chưa lành hẳn, tình trạng trật khớp tái phát sẽ xảy ra sau đó. Các nghiên cứu cho thấy có 20 đến 40% nguy cơ tái trật khớp, với tỉ lệ thậm chí còn cao hơn sau lần trật khớp thứ hai [8].
Thông thường bệnh nhân vẫn còn triệu chứng sau lần trật khớp đầu tiên. Atkin và cộng sự. phát hiện ra rằng ở tháng thứ sáu, 58% bệnh nhân bị hạn chế trong các hoạt động gắng sức [9]. Mặc dù tầm vận động đã được phục hồi, nhưng khả năng tham gia các môn thể thao đã giảm trong 6 tháng đầu sau chấn thương; động tác quỳ và ngồi xổm còn nhiều khó khăn, 55% không thể trở lại thể thao. Maenpaa và cộng sự phát hiện ra rằng hơn 50% bệnh nhân có các biến chứng sau lần trật khớp đầu tiên bao gồm tái trật khớp, trật khớp dưới hoặc đau xương chậu [10].
Những bệnh nhân có bất thường về giải phẫu là lý do chính dẫn đến trật khớp có thể tái diễn trật khớp trong một thời gian dài. Tuy nhiên, sự ổn định có xu hướng tăng lên theo tuổi của bệnh nhân.

