Table of contents [hide]
- 1 Vết thương khâu kín nhiễm trùng vị trí ⅓ dưới cẳng chân sau tai nạn giao thông ngày 3 chưa biến chứng/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim. Chẩn đoán phân biệt: Gãy xương hở cẳng chân trái (T) độ IIIA – Nhiễm trùng vết thương đã được khâu kin sau tai nạn giao thông ngày 3 TD biến chứng viêm xương/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim
- 2 I. Hành chính:
- 3 II. Lý do vào viện:
- 4 III. Bệnh sử:
- 5 IV. Tiền căn:
- 6 V. Khám (20h ngày 12/05/2023 – ngày thứ 3 của bệnh):
- 7 VI. Tóm tắt bệnh án:
- 8 VII. Đặt vấn đề:
- 9 VIII. Chẩn đoán sơ bộ:
- 10 IX.Biện luận:
- 11 X. Đề nghị cận lâm sàng:
- 12 XI. Kết quả cận lâm sàng:
- 13 XII. Biện luận CLS:
- 14 XIII. Chẩn đoán xác định:
- 15 XIV. Điều trị:
- 16 XV. Tiên lượng:
- 17 XVI. DỰ PHÒNG:
Vết thương khâu kín nhiễm trùng vị trí ⅓ dưới cẳng chân sau tai nạn giao thông ngày 3 chưa biến chứng/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim.
Differential diagnosis:
Gãy xương hở cẳng chân trái (T) độ IIIA – Nhiễm trùng vết thương đã được khâu kin sau tai nạn giao thông ngày 3 TD biến chứng viêm xương/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim
I. Hành chính:
- Tên bệnh nhân: NGÔ VĂN T.
- Sinh năm: 1952 (71 tuổi)
- Nghề nghiệp: Hưu trí
- Giới tính: Nam
- Địa chỉ: TPHCM
- Nhập viện vào: Khoa cấp cứu 18h50 ngày 12/05/2023
- Chi thuận: Chân (P), Tay (P)
- Ngày, giờ nhập khoa Ngoại CTCH: 20h, ngày 12/05/2023
- Ngày làm bệnh án: 20h, ngày 12/05/2023 – ngày thứ 3 của bệnh

Trước khi xem hãy đọc các bài giảng sau:
II. Lý do vào viện:
Đau cẳng chân trái (T)
III. Bệnh sử:
BN khai:
Trước phẫu thuật:
- Cách nhập viện 3 ngày (15h ngày 9/5/2023), bệnh nhân (BN) đang di chuyển bằng xe máy, bị một xe máy khác đang di chuyển theo hướng vuông góc va chạm trực tiếp vào chân (T), sau va chạm BN ngã cả người về phía bên trái, BN chạm đất bằng mông (T) và chân (T) trong tư thế ngồi, không kịp chống tay, xe không đè lên người. BN không đập đầu và tỉnh trong lúc chấn thương. Sau ngã BN cảm thấy đau chói vùng cẳng chân (T) đồng thời không chịu lực và có vết thương hở ở 1/3 dưới ngoài cẳng chân (T), vết thương hở kích thước 7x4cm, chảy nhiều máu dạng tràn ra bề mặt da. Tại hiện trường, BN được băng quấn vết thương bằng vải, không được nẹp cố định và đưa vào BV Vũng Tàu. Trước khi té, BN vừa ăn trưa cách đó 1h, và không ghi nhận sử dụng chất kích thích.
- Trong quá trình bệnh, BN không nhức đầu, không đau bụng, không ho, không sốt, không co giật, không đau ngực, không khó thở, không phù.
Quá trình phẫu thuật:
Tại BV Vũng Tàu, BN được chụp film XQ và chẩn đoán: Open fracture 1/3 dưới xương mác (T). Được xử trí:
-
- Cắt lọc, khâu vết thương và nẹp bột,
- Điều trị thuốc giảm đau và kháng sinh (không rõ loại). BN không mang theo film XQ và HSBA.
Sau phẫu thuật:
- 1h sau phẫu thuật, BN đỡ đau chỗ xương gãy, chân (T) được nẹp bột từ đầu gối đến hết bàn chân (T), sinh hiệu ổn. Được truyền giảm đau và kháng sinh, Chăm sóc cấp 2.
- 12h sau phẫu thuật, BN bắt đầu cảm thấy nóng rát vùng mu chân và cổ chân bên (T), đau tăng ở 1/3 dưới cẳng chân (T), sinh hiệu ổn, vết mổ
- 1 ngày sau phẫu thuật,
- 2 ngày sau phẫu thuật,
- 3 ngày sau phẫu thuật, BN cảm thấy đau tăng nhiều hơn kèm theo sưng nóng đỏ ở vết thương đồng thời kèm tình trạng sốt nhẹ. Bệnh nhân (BN) lo lắng nên xin chuyển lên BVTN.
Xử trí tại phòng cấp cứu BV Thống Nhất:
- BN tỉnh, tiếp xúc tốt, GCS 15đ, da niêm mạc hồng, thở không co kéo.
- Sinh hiệu: Mạch: 78 lần/phút
Nhiệt độ: 38.5 độ C
HA: 150/70 mmHg
Nhịp thở: 18 lần/phút
SpO2: 99% khí trời
- Tim đều, phổi không ran, bụng mềm, cổ mềm, sức cơ hai tay và chân phải (P) 5/5. Sưng nóng đỏ đau vết thương cẳng chân (T)
- Đề nghị CLS: Công thức máu, điện giải đồ, đường huyết mao mạch tại giường, XQ cẳng chân (T) bình diện thẳng và nghiêng. Chụp XQ xương bàn, ngón chân thẳng nghiêng hoặc chếch.
- Chẩn đoán tại CC: Chấn thương cẳng bàn chân (T) do TNGT ngày 3
- Xử trí: Đeo nẹp đùi chống xoay (T) và băng vết thương bằng gạc vô khuẩn, chăm sóc cấp 2
Nhập vào khoa Ngoại CTCH lúc 20h cùng ngày.
IV. Tiền căn:
1. Bản thân:
Nội khoa: Năm 2016 (cách đây 7 năm):
- Được chẩn đoán THA tại BV Thống Nhất, BN điều trị Losartan 50mg/1 viên/ngày, Bisoprolol 2.5mg/viên/ngày. HA cao nhất 150/80 mmHg, thường xuyên đo HA tại nhà, HA thích nghi: 130/80 mmHg. Chưa ghi nhận các biến chứng của THA.
- Được chẩn đoán rối loại lipid máu tại BV Thống Nhất, điều trị Atorvastatin 40mg/viên/ngày.
- Được chẩn đoán thiếu máu cơ tim tại BV Thống Nhất, điều trị Clopidogrel 75mg/viên/ngày.
- Không ghi nhận tiền căn ngất, bệnh lý u bướu, bệnh lý đái tháo đường, loãng xương.
Ngoại khoa:
- Chưa ghi nhận bất thường
Allergy: Chưa ghi nhận bất thường
Habit: Không thuốc lá, rượu bia.
2. Gia đình:
Chưa ghi nhận bất thường.
V. Khám (20h ngày 12/05/2023 – ngày thứ 3 của bệnh):
1. Tổng trạng:
- BN tỉnh, tiếp xúc tốt, da, niêm mạc hồng, củng mạc mắt không vàng và không dấu xuất huyết, Glasgow 15 (mở mắt: 4, trả lời: 5, vận động: 6)
- Dấu mất nước (-), lưỡi không dơ.
- Chi ấm, lòng bàn tay hồng, móng tay không mất bóng
- Tuyến giáp không to
- Hạch ngoại vi không sờ chạm.
- (CRT) < 2 giây
- Sinh hiệu
Mạch: 98 lần/phút HA: 140/90 mmHg
Nhịp thở: 20 lần/phút Nhiệt độ: 38.5 °C
SpO2: 98% thở khí trời
HA tâm thu =140 mmHg >100 mmHg, mạch: 98 lần/phút 🡪 Chỉ số sốc = 0.7 <1
Cân nặng: #60kg, chiều cao: 1m65. BMI: 22.0 kg/m2 🡪 Thể trạng trung bình theo IDI & WPRO
CRT (dấu hiệu bấm móng tay) =1s <2s
2. Hệ tim mạch:
- Mỏm tim nằm ở đường trung đòn trái, khoảng liên sườn V.
- Lồng ngực không sẹo mổ cũ, không tuần hoàn bàng hệ, di động theo nhịp thở đều 2 bên.
- Tiếng tim: T1, T2 đều rõ, không nghe âm thổi bệnh lý
3. Hệ hô hấp:
- Rì rào phế nang êm dịu, không tiếng rale, khoảng gian sườn #1cm
- Gõ trong
- Rung thanh đều 2 phế trường
4. Hệ tiêu hóa:
- Thành bụng không sẹo mổ cũ, không tuần hoàn bàng hệ, không dấu sao mạch, di động theo nhịp thở.
- Nhu động ruột: 5 lần/phút
- Gõ trong
- Sờ bụng mềm, không điểm đau khu trú, không sờ thấy khối u bất thường
- Gan lách không sờ chạm.
5. Hệ thận – tiết niệu – sinh dục:
- Cầu bàng quang (-)
- Chạm thận (-)
- Rung thận (-)
6. Hệ thần kinh:
- Cổ mềm
- Babinski (-)
- Nystagmus (-)
7. Cơ xương khớp:
– BN nằm trên giường đang nẹp đùi cẳng chân chống xoay chân (T), tháo nẹp và đánh giá:
Khám chi dưới:
NHÌN
- Vết thương: kích thước d#7x4cm, vùng ⅓ dưới chân trái, đã được khâu kín. Mép vết thương còn nhiều giả mạc, dịch vàng thấm băng, sưng đỏ bầm tím xung quanh.
- Không quan sát thấy các biến dạng như: xoay trong, xoay ngoài, ngắn chi, gập góc.
- Không quan sát thấy: đốm xuất huyết, bóng nước da.
SỜ
- Ấn đau chói ở vùng cẳng chân trái.
- Chi bên trái nóng hơn so với chi bên phải.
- Không mất trục cẳng chân trái.
- BN vẫn còn cảm giác nông (đau, nhiệt) ở mu chân, lòng bàn chân, mặt trước và sau cẳng chân hai bên, mặt trong và mặt trước đùi hai bên, vẫn còn cảm giác sâu ở bàn chân hai bên.
- Không khám được dấu lạo xạo xương, vận động bất thường do BN đau nhiều
- Bắt được ĐM mu chân và ĐM chày sau.
ĐO
- Xương mác:
- Chiều dài tuyệt đối (đo từ chỏm xương mác đến mắt cá ngoài):
(T): 38cm – (P): 38cm
- Chiều dài tương đối (đo từ lồi cầu ngoài xương đùi đến mắt cá ngoài):
(T): 42cm- (P): 42cm
- Xương chày:
- Chiều dài tuyệt đối (đo từ lồi cầu trong xương chày đến mắt cá trong):
(T): – (P):
- Chiều dài tương đối (đo từ lồi cầu trong xương đùi đến mắt cá trong):
(T): – (P):
→ So sánh chiều dài (T) và (P) ⇒ Xương 2 bên bằng nhau
Chu vi vòng chi: đo ở vết thương vị trí: ⅓ dưới cẳng chân
Cẳng chân (P): 21cm
Cẳng chân (T): 23cm
KHÁM VẬN ĐỘNG
- GHVĐ gập duỗi bàn và ngón chân (T). Các động tác còn lại của hip joint & knee joint (gập, duỗi, xoay trong, xoay ngoài) không khám được do BN đau nhiều.
8. Các cơ quan khác:
Chưa ghi nhận bất thường.
VI. Tóm tắt bệnh án:
BN nam, 71 tuổi, nhập viện vì đau cẳng chân (T) sau tai nạn giao thông ngày thứ 3.
Triệu chứng cơ năng:
- Đau cẳng chân (T)
- Hạn chế vận động chân trái (T)
- Vết thương khâu kín ⅓ dưới ngoài cẳng chân trái
- BN tỉnh, không đau bụng, không co giật, không đau ngực, không khó thở, tiểu được.
Triệu chứng thực thể:
- Sinh hiệu: Nhiệt độ: 38.5 độ C, các chỉ số còn lại bình thường.
- Chu vi vòng chi (T) > (P): 3cm
- Ấn đau chói cẳng chân (T),
- VT khâu kín d#7x4cm, dịch vàng thấm băng, có giả mạc, sương nóng bầm tím xung quanh
- Giới hạn vận động cẳng chân (T)
- Đốm xuất huyết, bóng nước da (-)
- Bắt được mạch mu chân và mạch chày sau, còn cảm giác nông sâu vùng lòng bàn chân, mu chân, trước và sau cẳng chân.
Tiền căn:
- THA độ I theo ESC 2018.
- Rối loại lipid máu
- Thiếu máu cơ tim
Tuân thủ điều trị, chưa ghi nhận các biến chứng liên quan.
VII. Đặt vấn đề:
- Vết thương nhiễm trùng.
- Giới hạn vận động vùng cẳng chân (T).
- THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim.
VIII. Chẩn đoán sơ bộ:
Vết thương khâu kín nhiễm trùng vị trí ⅓ dưới cẳng chân sau tai nạn giao thông ngày 3 chưa biến chứng/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim.
Differential diagnosis:
-
Gãy hở xương cẳng chân trái (T) độ IIIA – Nhiễm trùng vết thương đã được khâu kin sau tai nạn giao thông ngày 3 TD biến chứng inflammation of the bone/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim
IX.Biện luận:
Biện luận fracture:
- BN không có các dấu hiệu chắc chắn của gãy xương, tuy nhiên:
- BN có các dấu hiệu gãy xương không chắc chắn ở xương cẳng chân trái như: đau ở ở cẳng chân, sưng nề và mất vận động chân trái; vòng chi (T) > (P): 3cm
- Về yếu tố nguy cơ, đây là BN nam, lớn tuổi.
- BN có cơ chế chấn thương trực tiếp năng lượng cao – té ngã trong tai nạn giao thông.
⇒ Nghi ngờ BN có gãy xương cẳng chân (T) ⇒ Đề nghị CLS: XQ cẳng chân (T) bình diện thẳng và nghiêng. Chụp XQ xương bàn, ngón chân thẳng nghiêng hoặc chếch.
- Ngoài ra, Quan sát thấy vết thương khâu kín d#7x4cm, dịch vàng thấm băng, có giả mạc, sương nóng bầm tím xung quanh, nhiệt độ toàn thân 38.5 độ C, nhiệt độ chân (T) > chân (P).
⇒ Nghi ngờ BN có nhiễm trùng vết thương ⇒ Đề nghị: CTM, CRP, Procalcitonin, Cấy máu.
- Tổn thương cơ quan kèm theo: qua thăm hỏi medical history, BN không đau bụng, không đau hông lưng, không đau đầu, thăm khám lâm sàng cho thấy, bụng mềm không điểm đau khu trú, chạm thận (-), gan lách không sờ chạm, cầu bàng quang (-), tiểu được, không ấn đau góc sườn – sống 🡪 ít nghĩ tổn thương tạng ổ bụng (tạng đặc, bàng quang)
X. Đề nghị cận lâm sàng:
- CLS chẩn đoán: XQ cẳng chân (T) bình diện thẳng và nghiêng. Chụp XQ xương bàn, ngón chân thẳng nghiêng hoặc chếch.
- CLS thường qui: Công thức máu, đông máu, nhóm máu, sinh hóa máu, XQ ngực thẳng, ECG, TPTNT, Ion đồ.
- CLS hỗ trợ điều trị: Đo độ loãng xương DEXA.
XI. Kết quả cận lâm sàng:
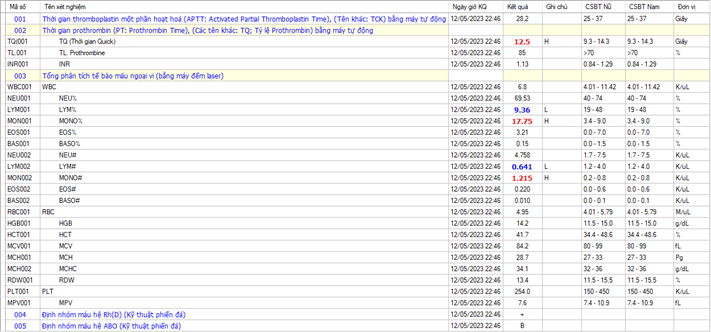
=> CTM chưa ghi nhận thiếu máu, BC, TC trong giới hạn bình thường.
+ Sinh hóa máu:
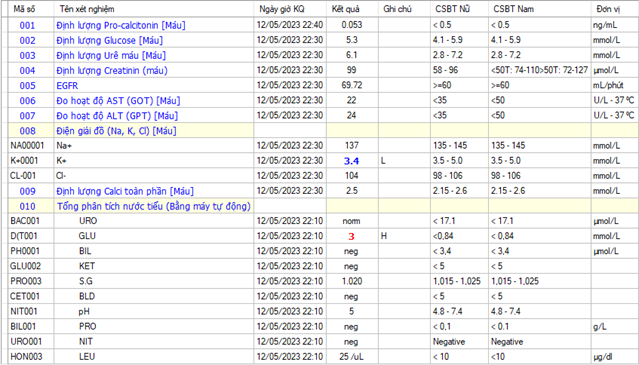
Điện giải đồ: các chỉ số trong giới hạn bình thường
+ Xquang:
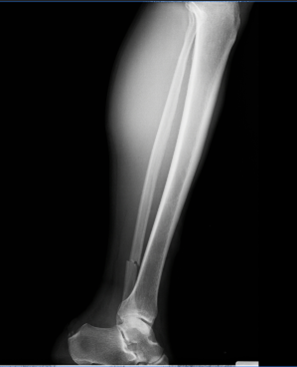
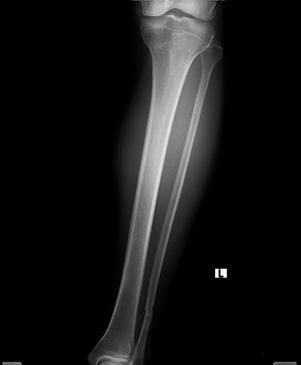
- Xquang: XQ cẳng chân (T) bình diện thẳng và nghiêng
Hành chính:
- BN Ngô Văn T, nam, 71 tuổi. Một x quang cẳng chân (T) bình diện thẳng và nghiêng, chụp lúc 19h31 ngày 13/05/2023
- MSBN: 15032046, Tỉ lệ chụp: 100%. Số lượng phim: 02.
- Tư thế trước sau, chất lượng tia vừa, không xoay
- Trường chụp: lấy đủ bóng mô mềm xung quanh tổn thương, không lấy đủ qua 2 khớp trên và dưới ổ gãy
- Bình diện: bình diện thẳng, bình diện nghiêng.
Đọc phim:
- Gãy ⅓ dưới thân xương mác chân (T)
- Đường gãy ngang, đơn giản
- Di lệch: chồng ngắn và sang bên 1 vỏ xương
- Không trật khớp
- Thoái hóa xương cẳng chân: không ghi nhận hình ảnh
- Không quan sát dị vật bất thường.
- Mô mềm sưng nề
b) Chụp XQ xương bàn, ngón chân thẳng nghiêng hoặc chếch.
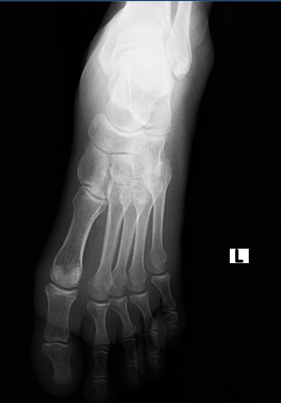
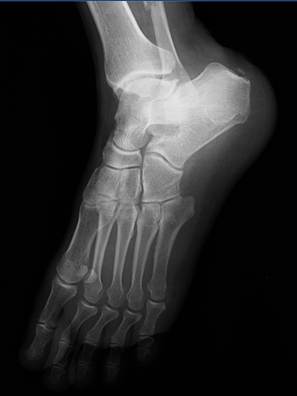
Hành chính:
- BN Ngô Văn T, nam, 71 tuổi. Một XQ xương bàn, ngón chân thẳng nghiêng hoặc chếch., chụp lúc 19h31 ngày 13/05/2023
- MSBN: 15032046, Tỉ lệ chụp: 100%. Số lượng phim: 02.
- Tư thế trước sau, chất lượng tia vừa, không xoay
- Trường chụp: lấy đủ bóng mô mềm xung quanh tổn thương, không lấy đủ qua 2 khớp trên và dưới ổ gãy
- Bình diện: bình diện thẳng, bình diện nghiêng.
Đọc phim:
- Không ghi nhận hình ảnh bất thường
⇒ Kết luận: Gãy ⅓ dưới xương mác, tổn thương mô mềm xung quanh.
XII. Biện luận CLS:
- Trên XQ ghi nhận hình ảnh: Gãy ⅓ dưới thân xương mác chân (T). Đường gãy ngang, đơn giản – Di lệch: chồng ngắn và sang bên 1 vỏ xương – Không trật khớp, tổn thương mô mềm xung quanh.
- Vết thương sau khi cắt lọc che phủ được xương ⇒ Phân loại IIIa theo Gustilo
- Vì bệnh sử đã diễn tiến 3 ngày, nên các BC có thể xảy ra trên BN này là:
- Early complications:
- Cavity compression (CEK): Không nghĩ do: không có triệu chứng điển của CEK như: đau không đáp ứng với xử trí, dị cảm, tê bì, không nổi bong bóng nước.
+ Tổn thương mạch máu: không nghĩ do da vùng bàn chân và cẳng chân vẫn hồng hào và sờ ấm – được tưới máu tốt, bắt được mạch mu chân và mạch chày sau.
+ Nerve damage: không nghĩ do BN không có cảm giác nông sâu vẫn còn ở cẳng chân và bàn chân (TK mác)
+ Rối loạn dinh dưỡng cấp tính: không có bóng nước da cạnh ổ gãy
XIII. Chẩn đoán xác định:
Gãy hở ⅓ dưới xương mác chân trái (T) độ IIIA theo Gustilo – Nhiễm trùng vết thương đã được khâu kín sau tai nạn giao thông ngày 3/ THA độ I theo ESC 2018, Rối loạn lipid máu, Thiếu máu cơ tim
XIV. Treatment:
- Giảm đau:
- Toàn thân: paracetamol uống hoặc truyền
- Tại chỗ: motionless tạm thời: cố định từ 1/3 trên đùi tới gót chân bằng nẹp eke gỗ hoặc 2 nẹp tre đặt ở mặt trong và mặt ngoài
- Kháng sinh:
- Chống uốn ván : SAT 1500 UI tiêm bắp
- Conservative treatment: Bundle of dough ngay: đối với gãy thân 2 xương cẳng chân không di lệch hoặc ít di lệch, gãy 2 xương cẳng chân ở trẻ em
- Điều trị bệnh nền
XV. Tiên lượng:
– Gần: Tốt, BN cao tuổi nhưng chưa có tiền căn loãng xương, được chẩn đoán và điều trị kịp thời, hiện tại chưa ghi nhận biến chứng → Cần được chăm sóc hoàn toàn trong giai đoạn sau mổ, khó phối hợp tập vật lý trị liệu chủ động, nguy cơ mắc các biến chứng do nằm một chỗ.
– Xa: Tốt, khả năng đi lại phụ thuộc vào việc tuân thủ điều trị và tập vận động của BN.
XVI. DỰ PHÒNG:
– Chăm sóc vết mổ
– Sử dụng kháng sinh phổ rộng
– Cấy dịch làm kháng sinh đồ nếu có dấu hiệu nhiễm trùng
– Dinh dưỡng đầy đủ, phù hợp
– Tập vận động sớm tránh teo cơ
– Tái khám khi có dấu hiệu bất thường




