BẢNG GHI ĐIỂM LÂM SÀNG
KHOA NGOẠI CHẤN THƯƠNG CHỈNH HÌNH
NHÓM 14
|
STT |
HỌ VÀ TÊN |
MSSV |
LỚP |
ĐIỂM |
|
1 |
Nguyễn Thị Mai Trinh |
116019280 |
DA19YKE |
|
|
2 |
Phạm Dương Tùng |
116019288 |
DA19YKE |
|
Xác nhận của giảng viên
KHOA NGOẠI CHẤN THƯƠNG CHỈNH HÌNH
BỆNH ÁN NGOẠI KHOA
I. PHẦN HÀNH CHÍNH:
- Họ tên bệnh nhân: NGUYỄN THỊ Y.
- Tuổi: 84 Giới tính: Nữ Dân tộc: Kinh
- Nghề nghiệp: Cán bộ về hưu
- Địa chỉ: số nhà 32/16, đường Gò Dầu, phường Tân Quý, Quận Tân Phú, HCM.
- Ngày giờ nhập viện: 11 giờ 30 phút, 23/09/2024
- Ngày giờ làm bệnh án: 12 giờ 15 phút, 23/09/2024
- Chi thuận: tay chân phải.
- LÝ DO NHẬP VIỆN: Đau háng phải
III. BỆNH SỬ
* Bệnh nhân và người nhà khai bệnh:
Cách nhập viện #10 ngày, bệnh nhân đang đi bộ thì trượt chân, ngã tiếp đất với tư thế ngồi, va đập vùng mông phải xuống sàn nhà, không chống tay, không va đập đầu và các vùng khác. Sau ngã, bệnh nhân thấy đau vùng háng và mông phải, không sưng nề, không bầm tím, bệnh nhân không tự đứng dậy được, không trụ được bằng chân phải, cần người nhà đỡ dậy. Bệnh nhân uống thuốc (Paracetamol 500mg 1 viên sáng – 1 viên chiều) và xoa bóp thì thấy giảm đau sau đó không xử trí gì thêm.
Trong 9 ngày tiếp theo, bệnh nhân không đi lại do đau, chỉ đi vệ sinh nhưng cần người đỡ, không sưng nề, không bầm tím vùng háng. Bệnh nhân được người nhà khuyên nhập viện nhưng từ chối nên tiếp tục dùng thuốc giảm đau như trên.
Cùng ngày nhập viện, bệnh nhân đau nhiều vùng háng phải và không thể co duỗi chân phải, người nhà thấy lo lắng nên đã đưa bệnh nhân tới nhập viện tại Bệnh viện Thống Nhất.
* Tình trạng lúc nhập viện: (khoa Cấp cứu)
- Bệnh nhân tỉnh, GCS 15 điểm
- Da niêm mạc hồng, chi ấm, mạch rõ.
- Sinh hiệu:
Mạch: 80 lần/phút;
Huyết áp: 120/60mmHg;
Nhịp thở: 20 lần/phút;
SpO2: 96%
Nhiệt độ: 36,5 độ C
- Đau chói vùng háng bên (P), chân (P) xoay ngoài.
- Xử trí:
+ Paracetamol 1g 01 chai (TTM) C giọt/phút.
+ Chụp Xquang cột sống thắt lưng thẳng – nghiêng, Xquang khung chậu thẳng, Xquang xương đùi thẳng – nghiêng
IV. TIỀN SỬ:
- Bản thân:
- Nội khoa:
- Tăng huyết áp: chẩn đoán #10 năm, tại Bệnh viện Thống Nhất, tuân thủ mỗi ngày. Huyết áp cao nhất từng ghi nhận 160mmHg, huyết áp tâm thu dễ chịu Đang dùng Amlodipin 5mg 01 viên (sáng)
- Thoái hóa cột sống thắt lưng được chẩn đoán tại bệnh viện Thống Nhất cách đây 4 năm, điều trị thuốc không rõ loại.
- Ngoại khoa: Chưa ghi nhận tiền sử phẫu thuật
- Sản khoa: PARA 4004, mãn kinh năm 55 tuổi.
- Thói quen: không thói quen hút thuốc, uống rượu
- Dị ứng: chưa ghi nhận dị ứng thuốc, thức ăn.
- Gia đình: chưa ghi nhận tiền sử liên
V. KHÁM LÂM SÀNG: Lúc 12 giờ 15 ngày 23/9/2024
- Tổng trạng
- Bệnh nhân tỉnh, tiếp xúc tốt.
- Da niêm mạc hồng
- Chi ấm, mạch rõ, CRT <2s
- Dấu véo da mất nhanh (<2s)
- Phù (-)
- Hạch ngoại vi sờ không chạm, tuyến giáp không to.
- Sinh hiệu:
Mạch: 80 lần/ phút
Huyết áp: 120/70mmHg;
Nhịp thở: 20 lần/ phút;
Nhiệt độ: 37○C.
SpO2: 98%
- Thể trạng trung bình: BMI: 19.03kg/m2 theo IDI&WPRO (CN:40kg. CC:145cm)
- Khám tuần hoàn:
- Lồng ngực cân đối, di động đều theo nhịp thở, không ổ đập bất thường, không sẹo mổ cũ.
- Mỏm tim ở khoang liên sườn V đường trung đòn trái, diện đập 1,5×1.5cm.
- Rung miêu (-). Dấu Harzer (-)
- Tim đều tần số 80 lần/phút, T1,T2 rõ, không âm thổi.
- Khám hô hấp:
- Lồng ngực cân đối di động đều theo nhịp thở, không co kéo cơ hô hấp phụ.
- Rung thanh đều 2 bên
- Gõ trong 2 phổi
- Phổi không ran, rì rào phế nang êm dịu hai phế trường
- Khám cơ xương khớp:
BN nằm trên giường, đang đeo nẹp đùi – cẳng – bàn chân (P) chống xoay, tháo nẹp đánh giá:
Nhìn:
- Chân (T) chưa ghi nhận bất thường.
- Chân (P):
+ Không vết thương, không sưng nề, không bầm tím
+ Không sang thương, không sẹo mổ cũ.
+ Các đầu ngón chân hồng
+ Chân (P) ngắn hơn chân (T) #2cm
+ Chân phải xoay ngoài.
Sờ:
– Các chi ấm, CRT <2s
– Sức cơ chân (T): 5/5, (P): không khám được do đau
– Trương lực cơ:
+ Độ chắc: Đều 2 bên
+ Độ ve vẩy: chân (P) không khám được do đau, bên (T) chưa ghi nhận bất thường
+ Độ doãi: chân (P) không khám được do đau, bên (T) chưa ghi nhận bất thường.
– Sờ được các mốc xương là: gai chậu trước trên 2 bên, mấu chuyển lớn 2 bên
– Khó khám lạo xạo xương do bệnh nhân đau
– Ấn đau vùng tam giác Scarpa chân (P)
– Tam giác Bryant biến dạng
– Đường Nelaton-Roser không thẳng hàng.
– Động mạch đùi, mu chân, chày sau bắt rõ đều 2 bên.
– Cảm giác sờ, đau ở vùng trước đùi và trong cẳng chân còn, không tê không dị cảm.
– Đo:
|
|
Chân (P) (cm) |
Chân (T) (cm) |
|
Chiều dài tương đối xương đùi ( Đo từ gai chậu trước trên tới lồi cầu ngoài xương đùi) |
44 |
44 |
|
Chiều dài tuyệt đối ( Đo từ mấu chuyển lớn xương đùi tới lồi cầu ngoài xương đùi) |
37 |
39 |
|
Chu vi đùi ( Đo từ gai chậu trước trên xuống 15cm) |
36 |
36 |
– Vận động:
+ Hạn chế vận động khớp háng (P): Không gấp-duỗi, dạng-khép, xoay trong-xoay ngoài được do đau.
+ Vận động khớp háng (T): trong giới hạn bình thường
- Khám thần kinh:
– Bệnh nhân tỉnh, GCS 15 điểm
– Không dấu thần kinh khu trú
– Không dấu màng não:
+ Cổ mềm
+ Kernig (-)
+ Brudzinski (-)
– Nghiệm pháp Lasègue (-)
- Khám tiêu hóa:
– Bụng cân đối,di động đều theo nhịp thở, không báng, không sẹo mổ cũ, không tuần hoàng bàng hệ
– Nhu động ruột 8 lần/2 phút, không nghe âm thổi động mạch chủ bụng
– Gõ trong khắp bụng.
– Bụng mềm, không điểm đau bất thường
– Gan không to, lách sờ không chạm
- Khám tiết niệu
– Hố thắt lưng cân đối, không sưng nề, không u cục bất thường
– Không nghe âm thổi động mạch thận 2 bên
– Chạm thận (-)
– Cầu bàng quang (-)
- Các cơ quan khác: chưa ghi nhận bất thường.
- TÓM TẮT BỆNH ÁN:
Bệnh nhân nữ, 84 tuổi, vào viện vì đau háng (P) do tai nạn sinh hoạt ngày thứ 10. Qua thăm khám lâm sàng ghi nhận:
– Cơ chế chấn thương: Ngã ngồi, va đập vùng mông phải xuống sàn nhà.
– Dấu hiệu chắc chắn gãy xương: Biến dạng chi (chiều dài chân P<T #2cm), cử động bất thường (chân P xoay ngoài)
– Dấu hiệu không chắc chắn gãy xương: Ấn đau tam giác Scarpa bên (P), giới hạn vận động háng (P)
– Tiền sử: Tăng huyết áp,thoái hóa cột sống thắt lưng
VII. ĐẶT VẤN ĐỀ
– Dấu hiệu gãy kín cổ xương đùi (P)
– Tăng huyết áp
– Thoái hóa cột sống thắt lưng
VIII. CHẨN ĐOÁN
- Chẩn đoán sơ bộ: Gãy kín cổ xương đùi bên (P) ngày 10 do tai nạn sinh hoạt, chưa ghi nhận biến chứng – Theo dõi loãng xương / Tăng huyết áp phân độ 1 theo ESC 2023 – Thoái hóa cột sống thắt lưng
- B. Chẩn đoán phân biệt: Gãy kín liên mấu chuyển xương đùi (P) ngày 10 do TNSH, chưa ghi nhận biến chứng – Theo dõi loãng xương / Tăng huyết áp phân độ 1 theo ESC 2023 – Thoái hóa cột sống thắt lưng
VIII. BIỆN LUẬN LÂM SÀNG:
– Nghĩ nhiều bệnh nhân gãy kín cổ xương đùi phải:
+ Gãy xương: Cơ chế chấn thương bệnh nhân ngã ngồi, va đập vùng mông phải xuống sàn nhà, khám có dấu hiệu chắc chắn gãy xương (biến dạng chi “chiều dài chân P<T #2cm”, cử động bất thường “chân P xoay ngoài”) kèm 2 dấu hiệu không chắc chắn gãy xương (ấn đau háng bên P, giới hạn vận động háng P).
+ Gãy kín vì không có vết thương hở tại vùng nghi gãy.
+ Nghĩ nhiều vị trí gãy ở cổ xương đùi vì khám lâm sàng bệnh nhân có dấu hiệu là: đau vùng háng (P), ấn đau vùng tam giác Scarpa (P), kèm không sưng nề, không bầm tím dưới da vùng háng, đùi (P) đề nghị Xquang xương đùi thẳng/ nghiêng (chú ý lấy qua hai khớp) để kiểm tra.
+ Ít nghĩ gãy liên mấu chuyển xương đùi (P) vì bệnh nhân không có sưng nề nhiều, không bầm tím dưới da. Tuy nhiên cơ chế chấn thương đập vùng mông (P) xuống nền nhà, trên BN nữ, lớn tuổi nên chưa thể loại trừ.
– Nghĩ đến loãng xương do bệnh nhân nữ, lớn tuổi kèm theo gãy xương , có tiền sử thoái hóa cột sống thắt lưng => đề nghị đo mật độ xương bằng phương pháp Dexa để kiểm tra và chẩn đoán.
– Hiện chưa ghi nhận biến chứng sau gãy xương:
+ Hội chứng chèn ép khoang: khám vùng háng đùi (P) không sưng, không cảm giác tê bì, dị cảm, không mất mạch, không tái nhợt, sờ không lạnh (dấu hiệu 5P)-> ít nghĩ, đề nghị theo dõi thêm tình trạng chèn ép khoang diễn tiến sau này.
+ Rối loạn dinh dưỡng sau chấn thương: Ít nghĩ tới vì bệnh nhân không sưng, không mất cảm giác, không teo cơ, màu da và nhiệt độ của chi không thay đổi so với bên còn lại.
+ Tổn thương mạch máu: Ít nghĩ vì động mạch đùi, khoeo, mu chân, chày sau bắt rõ 2 bên; chi ấm.
+ Tổn thương thần kinh: ít nghĩ tới vì bệnh nhân còn cảm giác nông – sâu, cảm giác đau ở vùng trước đùi và mặt trong cẳng chân, định hướng được vị trí, tư thế các ngón chân, không cảm giác tê bì.
– Bệnh nhân nữ lớn tuổi nghĩ nhiều gãy cổ xương đùi (P) #10 ngày, hạn chế vận động và đi lại nên chưa thể loại trừ các biến chứng bất động do gãy xương:
+ Viêm phổi: Bệnh nhân không có dấu hiệu viêm long đường hô hấp trên, không có dấu hiệu nhiễm trùng, khám cơ quan hô hấp chưa ghi nhận bất thường nên ít nghĩ đến -> đề nghị Xquang ngực thẳng để kiểm tra.
+ Nhiễm trùng tiết niệu: Bệnh nhân không có tiểu gắt, tiểu buốt, không có dấu hiệu nhiễm trùng, khám cơ quan thận-tiết niệu chưa ghi nhận bất thường nên ít nghĩ đến -> đề nghị Tổng phân tích nước tiểu để kiểm tra.
+ Huyết khối tĩnh mạch sâu: đánh giá theo thang điểm Padua > 4 (BN 84 tuổi, mới bị chấn thương #10 ngày, bất động do bệnh nhân đau 3đ. Tổng điểm 7 điểm) có nguy cơ cao thuyên tắc huyết khối tĩnh mạch sâu nên cần áp dụng các biện pháp dự phòng bằng thuốc.
+ Loét tì đè: khám bệnh nhân hiện tại chưa ghi nhận bất thường (vùng cùng cụt, khuỷu tay, vùng vai,.. chưa ghi nhận vết thương, màu sắc da không thay đổi) tuy nhiên với bệnh nhân gãy cổ xương đùi hạn chế vận động, đi lại chưa thể loại trừ, để đề phòng tư vấn người nhà thường xuyên thay đổi tư thế cho BN tránh tình trạng tì đè dẫn đến loét.
+ Táo bón: Bệnh nhân nằm bất đông lâu ngày dễ dẫn đến tình trạng táo bón, tư vấn bệnh nhân nên bổ sung thực phẩm nhiều chất xơ, uống đủ nước để đề phòng táo bón
+ Teo cơ, cứng khớp: Bệnh nhân hạn chế vận động đi lại dễ dẫn đến tình trạng teo cơ, cứng khớp do biến chứng bất động lâu ngày, để dự phòng tư vấn BN tập vật lý trị liệu – phục hồi chức năng sau điều trị gãy xương.
- CẬN LÂM SÀNG
- Đề nghị cận lâm sàng:
– Đo mật độ xương bằng phương pháp DEXA
– Các xét nghiệm thường quy:
Tổng phân tích tế bào máu ngoại vi, sinh hóa máu (Glucose, Ure, Creatinin, AST,ALT), đông cầm máu, điện giải đồ, đo điện tim, xquang ngực thẳng, tổng phân tích nước tiểu.
- Cận lâm sàng đã có
- Tổng phân tích tế bào máu ngoại vi – Đông cầm máu.
|
|
Kết quả |
Khoảng tham chiếu |
Đơn vị |
|
WBC |
9.54 |
4.01 – 11.42 |
K/uL |
|
NEU# |
6.10 |
1.7 – 7.5 |
K/uL |
|
LYM# |
2.55 |
1.2 – 4.0 |
K/uL |
|
MONO# |
0.72 |
0.2 – 0.8 |
K/uL |
|
EOS# |
1.5 |
0.0 – 0.6 |
K/uL |
|
BASO# |
0.03 |
0.0 – 0.1 |
K/uL |
|
RBC |
4.21 |
4.01 – 5.79 |
M/uL |
|
HGB |
11.8 |
11.5 – 15.0 |
g/dL |
|
PLT |
302 |
150-450 |
K/uL |
Kết luận: Các chỉ số trong giá trị bình thường
- Sinh hóa máu, điện giải đồ:
|
|
Kết quả |
Khoảng tham chiếu |
Đơn vị |
|
Glucose |
4.7 |
4.1 – 5.9 |
mmol/L |
|
Urê |
6.7 |
2.8 – 7.2 |
mmol/L |
|
Creatinin |
11.8 |
|
umol/L |
|
eGFR |
302 |
>=60 |
ml/phút |
|
AST |
19 |
<35 |
U/L |
|
ALT |
14 |
<35 |
U/L |
|
Điện giải đồ |
|||
|
Na+ |
142 |
135 – 145 |
mmol/L |
|
K+ |
3.6 |
3.5 – 5.0 |
mmol/L |
|
Cl- |
103 |
98 – 106 |
mmol/L |
|
Calci |
2.18 |
2.15 – 2.6 |
mmol/L |
|
Đông máu |
|||
|
aPTT |
25.7 |
25 – 37 |
s |
|
PT |
14 |
9.3 – 14.3 |
s |
|
TL Prothrombin |
95 |
>70 |
% |
|
INR |
1.03 |
0.84-1.29 |
|
Kết luận: Các chỉ số trong giá trị bình thường
- Tổng phân tích nước tiểu
Kết luận: Các chỉ số trong giá trị bình thường
- Siêu âm doppler tim:
Kết luận: – Chức năng tâm thu thất trái bảo tồn, EF 77 %
– Hở van 3 lá 1/4, Hở van động mạch chủ < 1/4
– Van ĐMC dày, vôi hóa.
– Các buồng tim không dãn
- X-quang khung chậu thẳng.
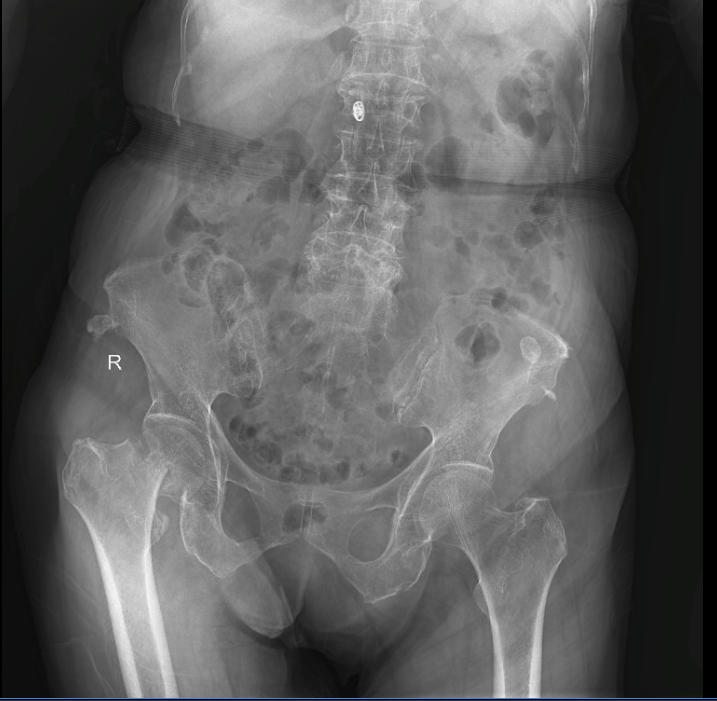
* MÔ TẢ:
Phim Xquang ủa bệnh nhân NGUYỄN THỊ Y 84 tuổi, chụp ngày 23/9/2024
Tư thế chụp: thẳng
Chất lượng phim: 100%
Cường độ tia: đủ
Đọc phim:
– Không phù nề mô mềm xung quanh khớp háng (P)
– Đường Shenton (P) mất liên tục
– Không ghi nhận hình ảnh trật khớp háng
– Không ghi nhận hình ảnh gợi ý gãy xương chậu kèm theo
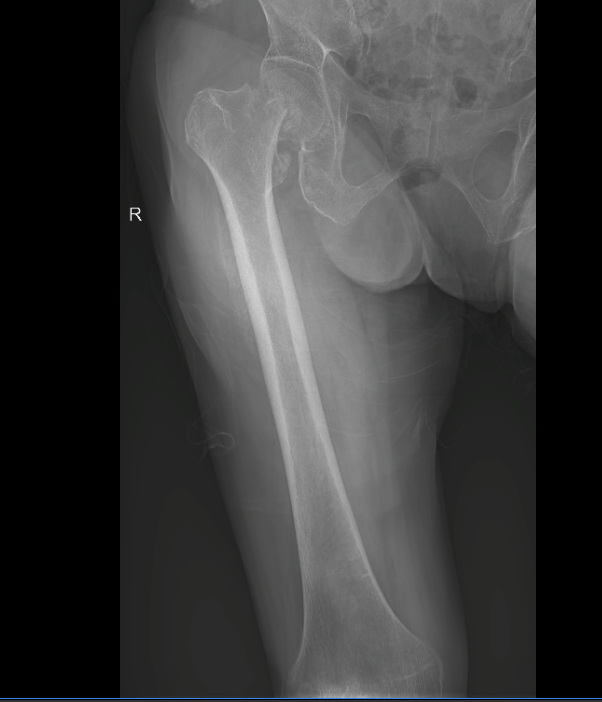
– Xương gãy: Xương đùi (P)
– Vị trí gãy: Cổ xương đùi
– Đường gãy: chéo
– Di lệch: chồng ngắn
Kết luận: Gãy kín cổ xương đùi phân độ III theo Garden ngày thứ 10
- X-quang xương đùi thẳng nghiêng.
- X-quang cột sống thắt lưng thẳng – nghiêng
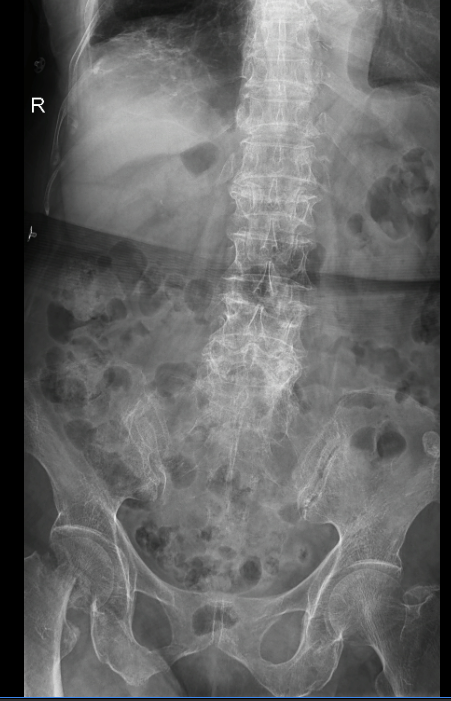
Kết luận:
– Thoái hóa cột sống thắt lưng, thoái hóa khớp háng.
– Trượt đốt sống L5 ra trước độ II
– Xẹp T12, L3, L4, L5.
- Xquang ngực thẳng
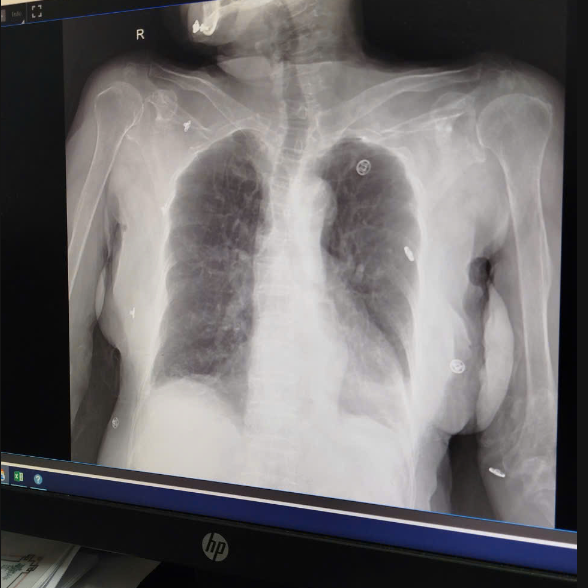
Kết luận: Chưa ghi nhận bất thường trên phim xquang
- Đo mật độ xương.
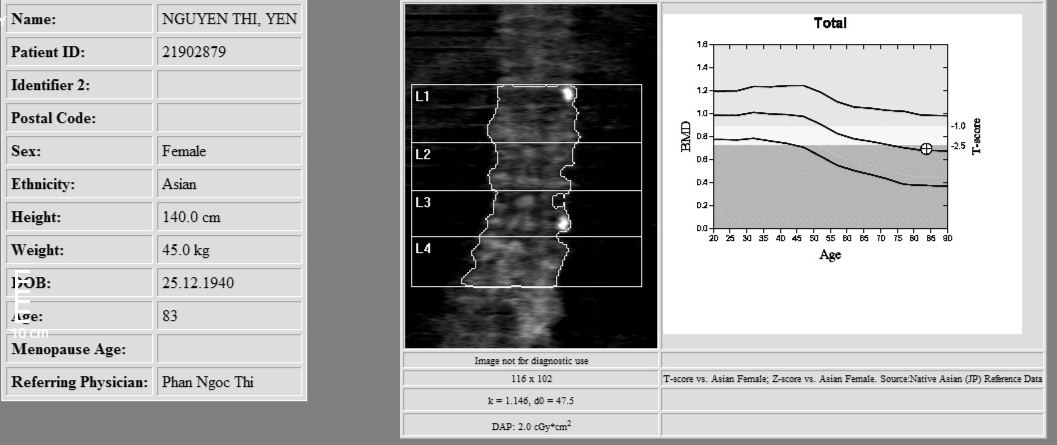
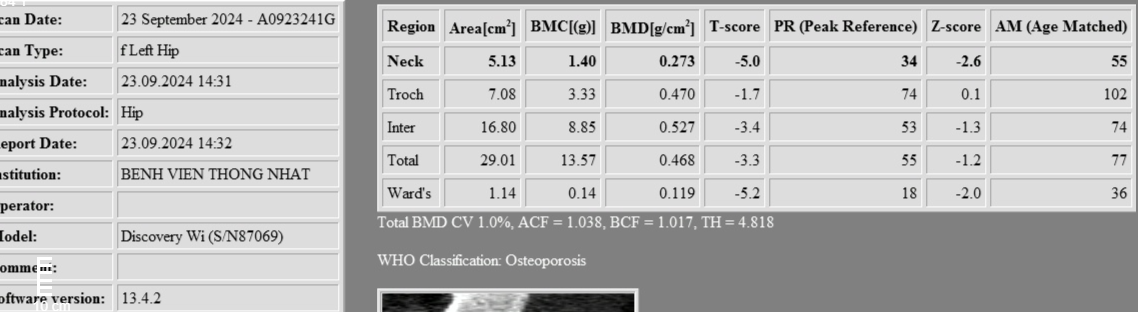
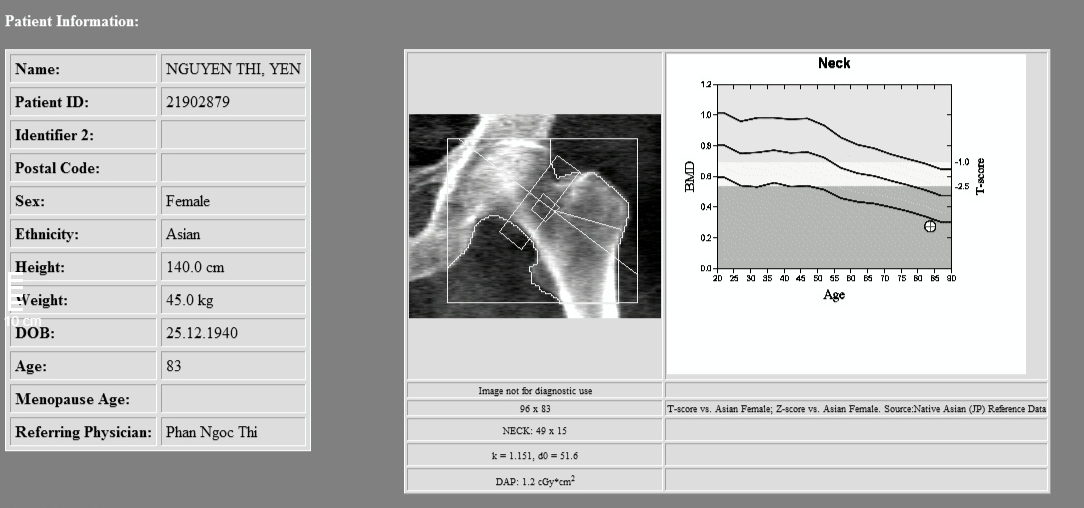
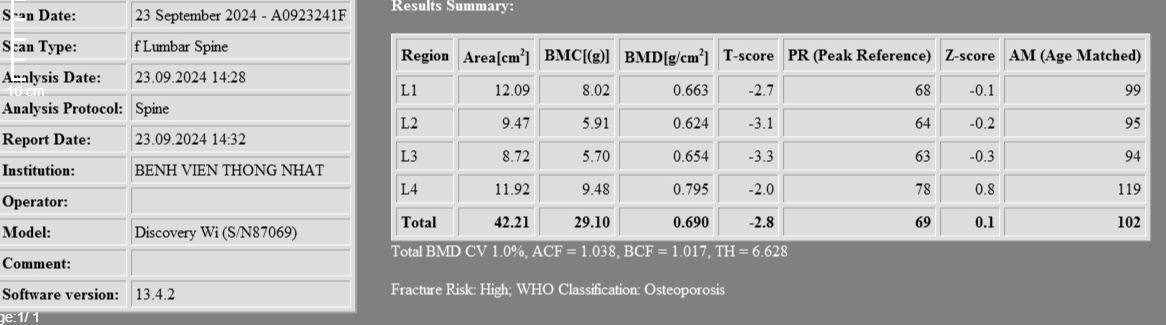
=> Kết luận: Loãng xương nặng do có T-score <-2.5 và gãy xương kèm theo.
- CHẨN ĐOÁN XÁC ĐỊNH:
Gãy kín cổ xương đùi (P) phân độ III theo Garden ngày 10 do tai nạn sinh hoạt chưa ghi nhận biến chứng – Thoái hóa khớp háng – Loãng xương nặng/ Tăng huyết áp phân độ 1 theo ESC 2023 – Thoái hóa cột sống thắt lưng
- ĐIỀU TRỊ
- Hướng điều trị
– Bất động chi gãy
– Giảm đau
– Kiểm soát bệnh lý nền: Kiểm soát huyết áp
– Dự phòng huyết khối tĩnh mạch.
– Điều trị hỗ trợ tình trạng loãng xương
– Điều trị gãy xương: Phẫu thuật
- Điều trị cụ thể
– Nẹp đùi – cẳng – bàn chân (P) chống xoay
– Paracetamol 500mg 01 viên x 3 uống ( 8g-14g-20g)
– Amlodipine: 5mg 01 viên uống (8g)
– Levonox 40mg/0.4ml 01 ống (tiêm dưới da)
– Caldihasan 1250mg + 125IU [ Calci carbonat + vitamin D3 ] 01 viên uống (sáng)
– Tư vấn phẫu thuật thay khớp háng bán phần
Chăm sóc cấp III
Theo dõi sinh hiệu, tri giác/12 giờ
Dinh dưỡng: Cơm TM01
- TIÊN LƯỢNG:
- Gần: trung bình.
Hiện tổng trạng ổn, chưa ghi nhận biến chứng. Tuy nhiên bệnh nhân lớn tuổi, có bệnh nền, nguy cơ té ngã cao. Cần tư vấn nguy cơ gây mê, gây tê, nguy cơ chảy máu trong khi mổ và nhiễm trùng sau mổ
- Xa: trung bình.
Các biến chứng bất động sau mổ như teo cơ, cứng khớp, loét tì đè, viêm phổi. Khả năng đi lại phụ thuộc vào sự phối hợp tập vật lý trị liệu của bệnh nhân
- DỰ PHÒNG:
– Theo dõi hàng ngày sau mổ, phòng tránh nhiễm trùng
– Tập phục hồi chức năng sớm sau điều trị gãy xương
– Kiểm soát huyết áp
– Phòng ngừa té ngã
– Dinh dưỡng hợp lý
– Tuân thủ điều trị và tái khám đúng lịch




