Sinh viên thực hiện:
1. Lý Vân Anh 116019024
2. Phạm Kiều Anh 11601902
I. HÀNH CHÍNH
– Họ và tên: PHAN THỊ U.
– Sinh năm: 1936 (88 tuổi)
– Dân tộc: Kinh
– Giới tính: Nữ
– Nghề nghiệp trước đây: nội trợ
– Địa chỉ: 70/6, Tân Thới Nhất, phường Tân Thới Nhất, quận 12, TP Hồ Chí Minh
– Ngày, giờ vào viện: 20 giờ 47 phút, ngày 30/11/2024
– Ngày, giờ làm bệnh án: 22 giờ, ngày 04/12/202
II. LÝ DO VÀO VIỆN
Đau + vết thương cẳng tay phải
III. BỆNH SỬ
Người nhà bệnh nhân khai, cách nhập viện 30 phút, bệnh nhân trượt chân ngã chống cổ tay với tư thế khuỷu duỗi, cổ tay duỗi xuống nền nhà, không va đập các vùng nào khác trên cơ thể. Sau té, bệnh nhân tỉnh, không đau đầu không chóng mặt, thấy cẳng tay (P) bệnh nhân biến dạng và có vết thương chảy máu tại vùng này, bệnh nhân than đau nhiều vùng cẳng tay (P), bệnh nhân không xử trí gì, được người nhà đưa vào bệnh viện Thống Nhất để điều trị.
* Tình trạng lúc nhập viện:
– Tại thời điểm nhập viện cấp cứu:
+ Bệnh nhân tỉnh, tiếp xúc tốt
+ Da niêm mạc hồng
+ Sinh hiệu:
Mạch: 83 lần/phút Huyết áp: 170/90 mmHg
Nhiệt độ: 36,5 độ C Nhịp thở: 18 lần/phút
SpO2: 97%
+ Đau cẳng tay (P)
+ 1/3 dưới cẳng tay (P) biến dạng, vết thương d #1cm, chảy máu, lộ đầu xương
+ Mạch quay, mạch cánh tay đều rõ 2 bên
– Xử trí tại cấp cứu:
+ Băng ép cầm máu
+ Đeo nẹp cẳng bàn tay (P)
+ Fentanyl citrate 0,1mg/2ml ½ ống (TB)
+ SAT 1500IU 01 ống (TB)
+ XN:
Chụp Xquang xương cẳng tay (P) nghiêng
ECG
=> Chuyển khoa CTCH
– Tình trạng tại thời điểm nhập khoa CTCH:
+ Bệnh nhân tỉnh, sinh hiệu ổn
+ Đeo nẹp cẳng bàn tay (P)
+ Giảm đau cẳng tay (P) so với thời điểm ở cấp cứu
+ Sưng nề ⅓ dưới cẳng tay (P)
* Diễn tiến bệnh phòng
Ngày 1-4: bệnh nhân tỉnh, giảm đau cẳng tay (P), vết thương ở cẳng tay (P) chảy ít dịch thấm băng
Xử trí từ ngày 1-4: bó bột cánh-cẳng-bàn tay (P), thuốc giảm đau, kháng sinh, huyết áp, thay băng rửa vết thương
IV. TIỀN CĂN
- Bản thân:
– Nội khoa: Tăng huyết áp #2 năm, được chẩn đoán tại bệnh viện Thống Nhất, huyết áp tâm thu cao nhất ghi nhận là 170mmHg, huyết áp tâm thu dễ chịu là 120-130mmHg, đang điều trị với Losartan 50mg 1 viên uống sáng
– Ngoại khoa: Gãy kín đầu dưới xương quay (T) #1 năm, điều trị bằng phương pháp bó bột
– Thói quen: không hút thuốc lá, không uống rượu bia
– Dị ứng: chưa ghi nhận tiền căn dị ứng thuốc, thức ăn
2. Gia đình: chưa ghi nhận các bệnh lý liên quan
V. LƯỢC QUA CÁC CƠ QUAN (lúc 21 giờ 30, ngày 30/11/2024)
– Tim mạch: không hồi hộp, không đánh trống ngực, không đau ngực
– Hô hấp: không khó thở, không ho
– Tiêu hoá: không đau bụng, không buồn nôn, không nôn
– Tiết niệu: không tiểu gắt buốt, nước tiểu vàng trong
– Cơ xương khớp: đau 1/3 dưới cẳng tay (P)
– Thần kinh: không đau đầu, không chóng mặt
VI. KHÁM LÂM SÀNG (lúc 21 giờ 30, ngày 30/11/2024)
- Khám tổng trạng
Bệnh nhân tỉnh, tiếp xúc tốt
Sinh hiệu:
Mạch: 80 lần/phút Huyết áp: 150/90 mmHg
Nhiệt độ: 37 độ C Nhịp thở: 18 lần/phút
Thể trạng: gầy (IDI & WPRO), BMI=17,3 kg/m2 (cân nặng 40kg, chiều cao 152cm)
Da niêm mạc hồng
Lông không rậm bất thường, tóc không dễ gãy, móng bóng
Không phù, không xuất huyết dưới da
Tuyến giáp không to, hạch ngoại vi sờ không chạm
- Khám tuần hoàn
Lồng ngực cân đối, di động đều theo nhịp thở, không sẹo mổ cũ, không ổ đập bất thường
Mỏm tim ở khoang liên sườn V đường trung đòn (T), diện đập 1×1 cm
Rung miu (-), Harzer (-)
T1, T2 đều rõ, tần số 80 lần/phút, không âm thổi
- Khám hô hấp
Lồng ngực cân đối, di động đều theo nhịp thở, không co kéo cơ hô hấp phụ
Rung thanh đều 2 bên
Gõ trong đều 2 phế trường
Rì rào phế nang êm dịu 2 phế trường
- Khám tiêu hóa
Bụng cân đối, không sẹo mổ cũ, không tuần hoàn bàng hệ
Không nghe âm thổi động mạch chủ bụng, nhu động ruột 6 lần/phút
Không gõ đục vùng thấp
Bụng mềm, không điểm đau khu trú
Gan, lách sờ không chạm
- Khám thận-tiết niệu
Hố thắt lưng cân đối, không u cục, không sưng nề
Điểm đau niệu quản trên, giữa ấn không đau
Chạm thận (-), bập bềnh thận (-)
Cầu bàng quang (-)
- Khám thần kinh
Bệnh nhân tỉnh, tiếp xúc tốt, GCS 15đ
Cổ mềm
Không dấu thần kinh khu trú
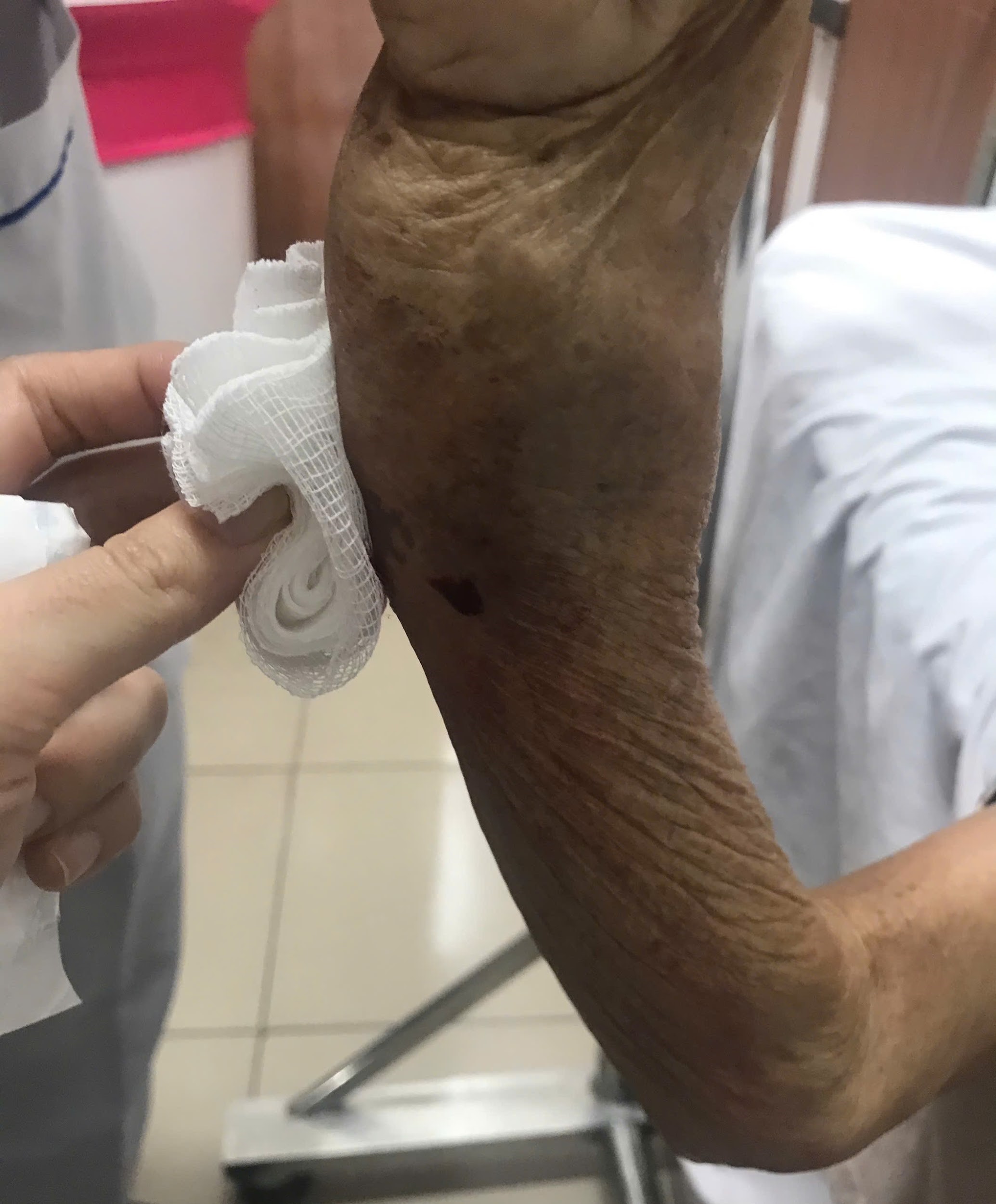
- Cơ xương khớp: Bệnh nhân ở tư thế nằm, tháo nẹp cố định cẳng bàn tay (P) quan sát
* Tay (P)
– Nhìn:
- Có vết thương ở 1/3 dưới mặt trước trong cẳng tay, kích thước #1x1cm, bờ nham nhỡ, chỗ vết thương trào máu khi thăm khám, không thấy lộ xương
- Biến dạng trục cẳng tay: gập góc ⅓ dưới cẳng tay (P) làm cẳng tay cong, cẳng tay (P) ngắn hơn bên (T) khoảng 2cm
- Không sang thương da, không sẹo mổ cũ
- Sưng nề ⅓ dưới cẳng tay
- Các đầu ngón tay hồng
– Sờ:
- Chi ấm, CRT <2s
- Mạch trụ, quay bắt rõ
- Sức cơ: 5/5
- Trương lực cơ: độ chắc (+ +), độ ve vẩy, doãi cơ (không khám được do bệnh nhân đau)
- Sờ được các mốc xương: mỏm trên lồi cầu trong, mỏm trên lồi cầu ngoài, mỏm khuỷu
- Sờ 2 khớp (khớp khuỷu và khớp cổ tay): không thấy biến dạng, không có dấu hiệu ổ khớp rỗng hay dấu lò xo
- Ấn đau chói ⅓ dưới thân 2 xương cẳng tay
- Dấu mất liên tục xương cẳng tay: không khám được do bệnh nhân sưng nề và đau nhiều
– Gõ: không gõ do bệnh nhân có dấu hiệu chắc chắn gãy xương (biến dạng), khi thực hiện sẽ làm bệnh nhân đau thêm
– Các nghiệm pháp: nghiệm pháp Cozens không làm do bệnh nhân đau
– Đo:
|
|
Cẳng tay trái |
Cẳng tay phải |
|
Chiều dài tương đối (mỏm trên lồi cầu ngoài xương cánh tay – mỏm trâm quay) |
24cm |
23cm |
|
Chiều dài tương đối (mỏm trên lồi cầu trong xương cánh tay – mỏm trâm trụ) |
23cm |
22cm |
|
Chiều dài tuyệt đối (chỏm quay – mỏm trâm quay) |
23cm |
22cm |
|
Chiều dài tuyệt đối (mỏm khuỷu – mỏm trâm trụ) |
22cm |
21cm |
|
Chu vi cẳng tay (vị trí ⅓ dưới cẳng tay, từ mỏm trâm quay lên 5cm) |
13cm |
17cm |
– Khám vận động:
- Hạn chế cử động sấp ngửa gấp, duỗi, dạng khép cổ tay do đau
- Các ngón tay cử động được
- Không hạn chế vận động gấp – duỗi, sấp – ngửa khớp khuỷu
– Khám cảm giác: còn cảm giác vùng mặt trước, mặt sau cẳng tay
* Các chi khác không đau, không biến dạng, không hạn chế vận động
VII. TÓM TẮT BỆNH ÁN
BN nữ 88 tuổi, vào viện vì sưng đau và biến dạng cẳng tay (P). Qua hỏi bệnh và thăm khám lâm sàng ghi nhận:
* Cơ chế chấn thương gián tiếp: trượt chân ngã chống cổ tay với tư thế khuỷu duỗi, cổ tay duỗi xuống nền nhà
* Dấu hiệu chắc chắn của gãy xương:
- Biến dạng cẳng tay: gập góc ⅓ dưới cẳng tay (P) làm cẳng tay cong, chiều dài tương đối, tuyệt đối cẳng tay (P) ngắn hơn (T)
* Dấu hiệu không chắc chắn của gãy xương:
- Đau, sưng vùng cẳng tay
- Ấn đau chói vùng cẳng tay
- Mất cơ năng (sấp ngửa cẳng tay)
VIII. CHẨN ĐOÁN LÂM SÀNG
- Chẩn đoán sơ bộ
Gãy hở độ I theo Gustilo ⅓ dưới thân 2 xương cẳng tay phải giờ 1 do tai nạn sinh hoạt hiện chưa ghi nhận biến chứng/Tăng huyết áp độ 2 theo ESC/ESH 2018
- Chẩn đoán phân biệt
Gãy đơn độc xương quay hoặc xương trụ
Gãy trật Monteggia
Gãy trật Galeazzi
IX. BIỆN LUẬN LÂM SÀNG
– Bệnh nhân nữ 88 tuổi, vào viện vì sưng đau và biến dạng cẳng tay (P), nghĩ đến các nguyên nhân:
+ Gãy ⅓ dưới thân hai xương cẳng tay (P): nghĩ nhiều nhất vì bệnh nhân có dấu hiệu chắc chắn gãy ⅓ dưới thân 2 xương cẳng tay phải bao gồm biến dạng cẳng tay phải: gập góc ⅓ dưới cẳng tay (P) làm cẳng tay cong, chiều dài tương đối, tuyệt đối cẳng tay phải ngắn hơn bên trái; kèm dấu hiệu không chắc chắn bao gồm ấn đau chói, sưng đau dưới ⅓ dưới cẳng tay phải, mất cơ năng (sấp ngửa cẳng tay)
+ Gãy đơn độc xương quay hoặc xương trụ: ít nghĩ vì khám có biến dạng gập góc cẳng tay rõ, mất cơ năng hoàn toàn (sấp ngửa cẳng tay)
+ Gãy trật Galeazzi: ít nghĩ vì không có dấu hiệu trật khớp, cổ tay không lật sấp về phía xương quay, sờ mỏm trâm quay thấp hơn mỏm trâm trụ
+ Gãy trật Monteggia: ít nghĩ vì bệnh nhân không có dấu trật khớp, không hạn chế vận động khớp khuỷu
– Gãy hở vì có vết thương ở 1/3 dưới mặt trước trong cẳng tay, kích thước #1x1cm, bờ nham nhỡ, chỗ vết thương trào máu khi thăm khám ⇒ Độ I theo Gustilo.
– Các biến chứng của gãy xương:
+ Choáng chấn thương: ít nghĩ vì lâm sàng bệnh nhân tỉnh, không chóng mặt, sinh hiệu ổn, niêm hồng nhạt, chi ấm, CRT < 2s và chỉ số sốc 0,48 (<1)
+ Tổn thương thần kinh: ít nghĩ vì bệnh nhân còn cảm giác vùng ở cẳng tay và bàn tay, vận động duỗi, dạng ngón tay phải bình thường. Vận động cẳng tay phải hạn chế do bệnh nhân đau nhiều.
+ Tổn thương mạch máu: ít nghĩ vì bệnh nhân có sinh hiệu ổn, chi ấm, CRT <2s, bàn tay và cẳng tay vẫn hồng và sờ ấm – được tưới máu tốt, bắt được mạch quay, trụ đều rõ 2 bên.
+ Tắc mạch máu do mỡ: ít nghĩ do bệnh nhân không có triệu chứng suy hô hấp, lơ mơ, tuy nhiên cần phải theo dõi tình trạng của bệnh nhân thêm vì biến chứng này có thể bắt đầu từ 12h đến 3 ngày sau chấn thương.
+ Chèn ép khoang: ít nghĩ do bệnh nhân có đáp ứng với thuốc giảm đau, mạch quay, trụ đều, rõ 2 bên, đầu ngón tay hồng, không dị cảm, không tê liệt chi.
+ Rối loạn dinh dưỡng sau chấn thương: ít nghĩ vì bệnh nhân không mất cảm giác, không teo cơ, không nổi bóng nước, màu da và nhiệt độ của chi không thay đổi so với bên còn lại, tuy nhiên bệnh nhân có sưng cần theo dõi thêm
– Bệnh nhân lớn tuổi (> 60 tuổi), có yếu tố nguy cơ loãng xương: nữ, lớn tuổi, đã mãn kinh, có tiền sử gãy xương và hiện tại bị gãy xương. Đề nghị đo loãng xương, xét nghiệm định lượng 25-OH vitamin D để chẩn đoán.
X. ĐỀ NGHỊ CẬN LÂM SÀNG
- Cận lâm sàng chẩn đoán
– X quang thẳng, nghiêng xương cẳng bàn tay (P) (đã có)
– Đo mật độ xương
– Định lượng 25-OH vitamin D
- Cận lâm sàng tiền phẫu
– Tổng phân tích tế bào máu ngoại vi
– Định nhóm máu
– Bilan đông cầm máu (aPTT, TQ, TL, INR)
– Sinh hóa máu (AST, ALT, glucose, ure, creatinine, bilan mỡ, điện giải đồ)
– Tổng phân tích nước tiểu
– ECG (đã có)
– X quang ngực thẳng
- Cận lâm sàng theo dõi điều trị
– Siêu âm Doppler tim
XI. KẾT QUẢ CẬN LÂM SÀNG ĐÃ CÓ
– Công thức máu:
+ WBC: 5.34 K/uL
+ NEU%: 60.1%
+ RBC: 3.58 M/uL
+ HGB: 11.7 g/dL
+ HCT: 32.8%
+ MCV: 91.6 fL
+ MCH: 32.7 Pg
+ MCHC: 35.6 g/dL
+ RDW: 13%
+ PLT: 175 k/uL
=> Chỉ số bạch cầu trong giới hạn bình thường, không thiếu máu, tiểu cầu trong giới hạn bình thường
– Nhóm máu: O+
– Đông máu:
+ aPTT: 31.3 giây
+ TQ: 13.1 giây
+ TL Prothrombine: 100%
+ INR: 1 null
=> Chưa ghi nhận rối loạn đông cầm máu
– Sinh hóa máu:
+ Glucose: 9.2 mmol/L
+ Urê: 9 mmol/L
+ Creatinine: 84 mol/L
+ eGFR: 58.99 ml/phút
+ Điện giải đồ: các chỉ số trong giới hạn bình thường
– Tổng phân tích nước tiểu: các chỉ số trong giới hạn bình thường
– X quang xương cẳng tay phải
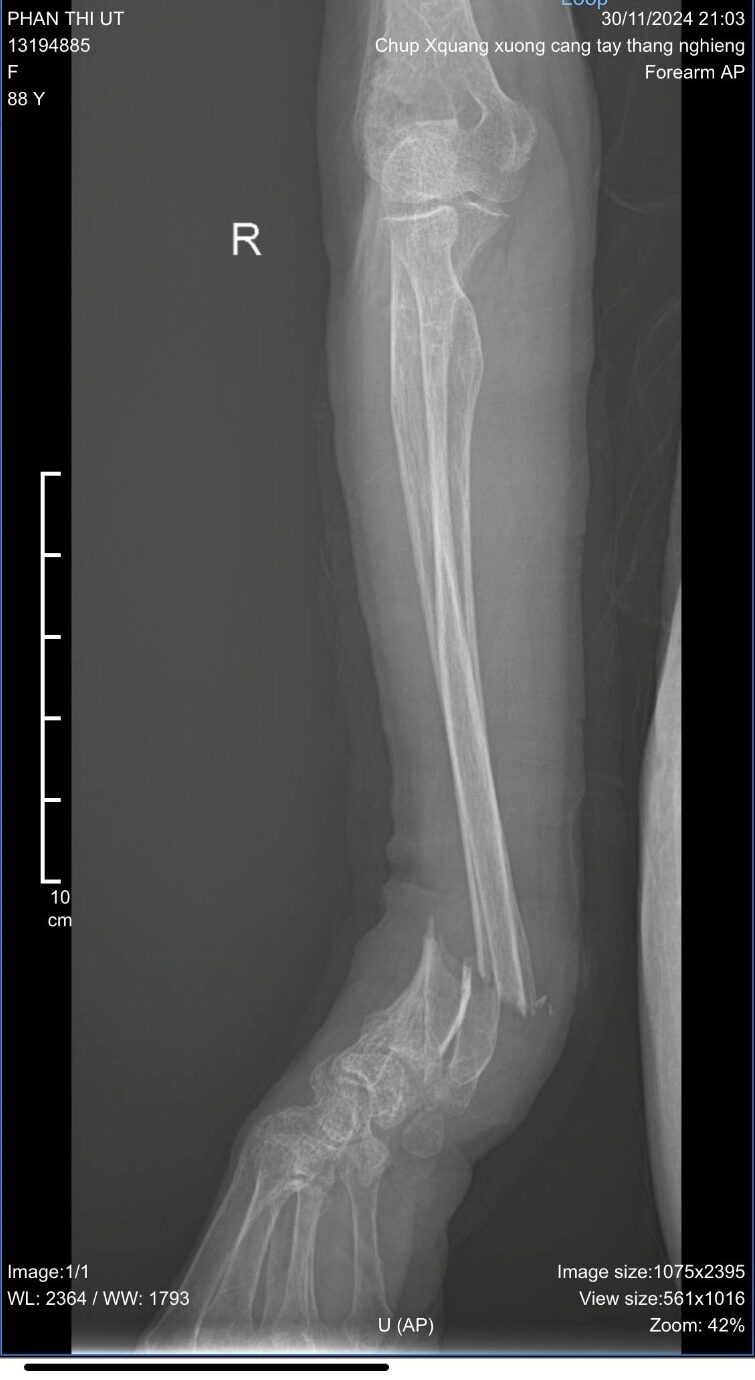
Mô tả:
BN nữ, 88 tuổi, họ tên: Phan Thị U.
Ngày chụp: 30/11/2024
Tiêu chuẩn phim: cường độ tia vừa, bình diện nghiêng
Tổn thương:
- Xương gãy: xương quay và xương trụ (P)
- Hình thức gãy: gãy phức tạp có mảnh rời
- Vị trí gãy: ⅓ dưới thân xương quay và xương trụ
- Đường gãy: gãy chéo
- Hai xương di lệch: gập góc ra sau
– X quang xương cẳng tay phải sau khi nắn
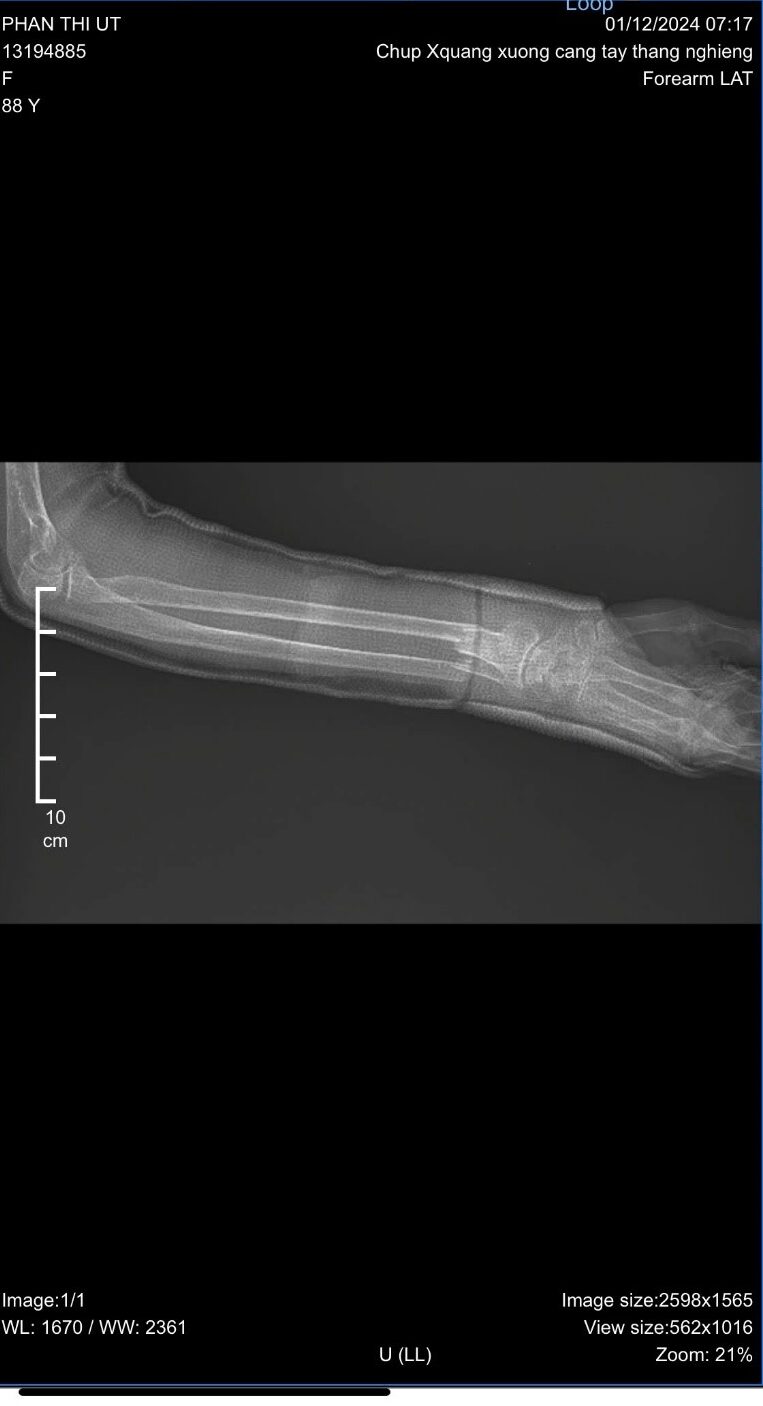
Mô tả:
BN nữ, 88 tuổi, họ tên: Phan Thị U.
Ngày chụp: 01/12/2024
Tiêu chuẩn phim: cường độ tia vừa, bình diện thẳng
Tổn thương:
- Xương gãy: xương quay và xương trụ (P)
- Hình thức gãy: gãy phức tạp có mảnh rời
- Vị trí gãy: ⅓ dưới xương quay và xương trụ
- Đường gãy: gãy chéo
- Hai xương di lệch: chồng ngắn
– X quang ngực thẳng:
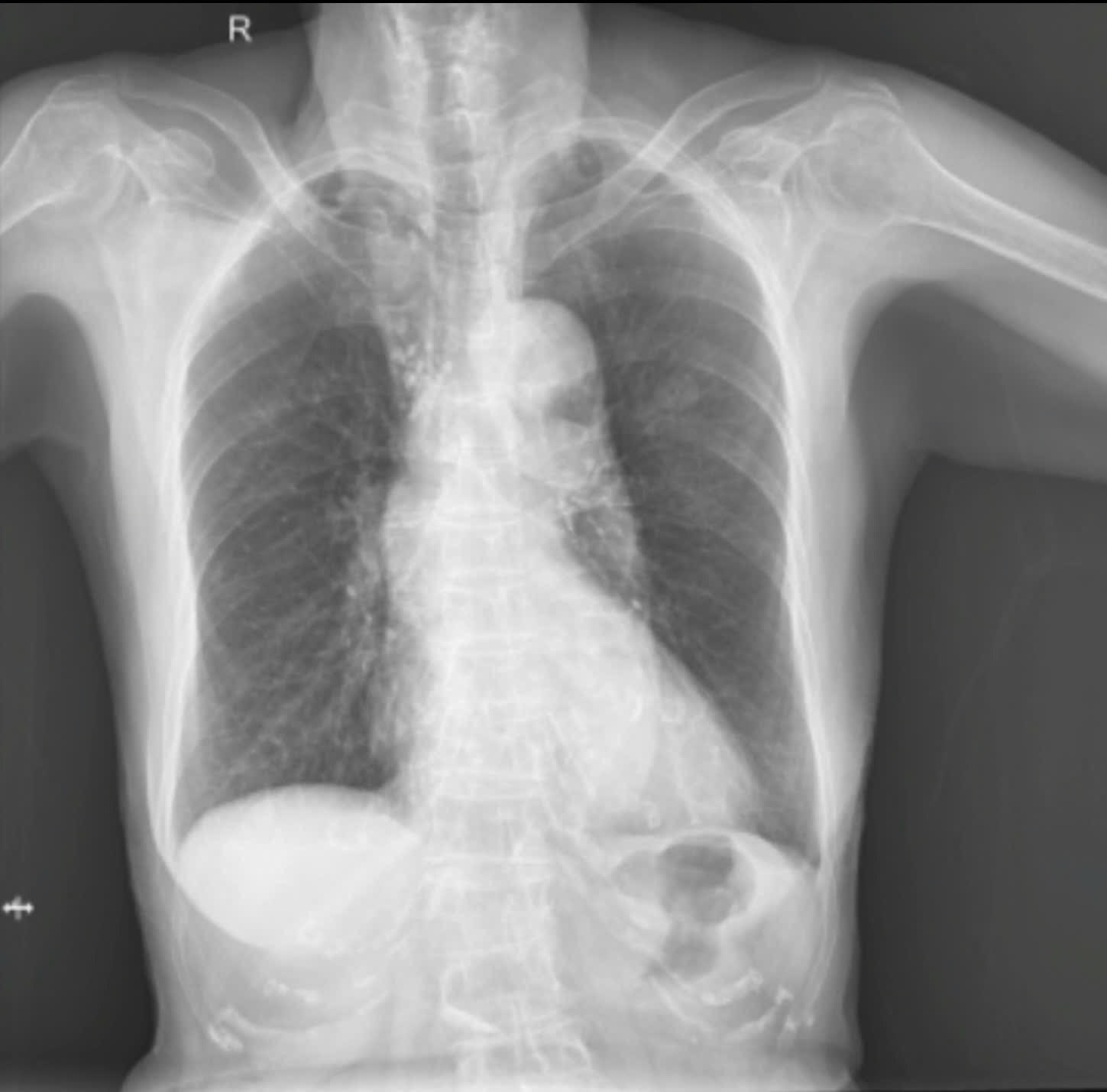
Mô tả:
BN nữ, 88 tuổi, họ tên: Phan Thị U.
Ngày chụp: 01/12/2024
Tiêu chuẩn phim: cường độ tia vừa, bình diện thẳng, tư thế sau trước
Bóng tim không to
Vòm hoành không dẹt, góc sườn hoành không mờ, không thấy hình ảnh tràn khí, tràn dịch màng phổi hai bên
Chưa ghi nhận tổn thương nhu mô phổi
Không thấy tổn thương xương và mô mềm
– Đo mật độ xương bằng phương pháp DEXA:
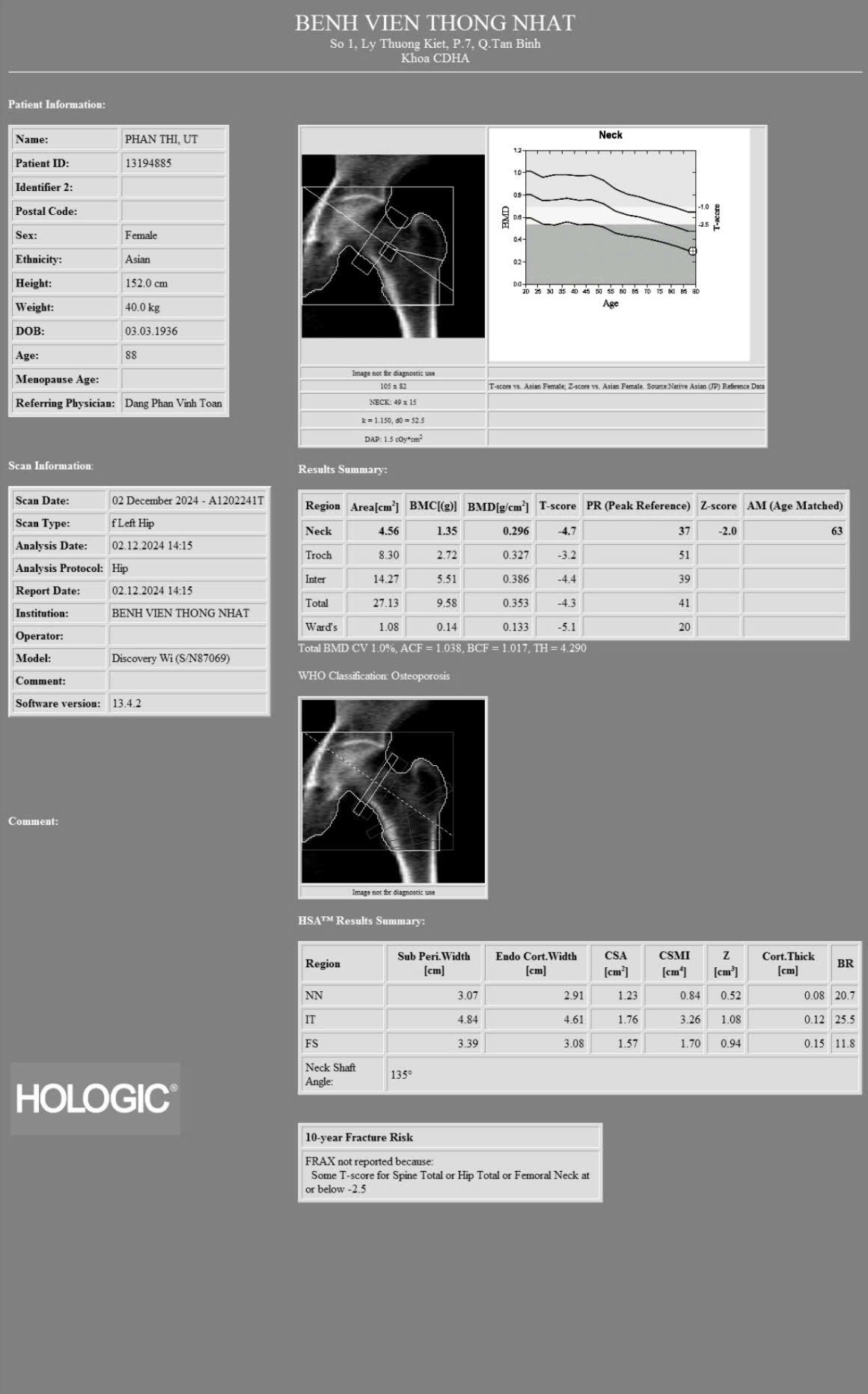
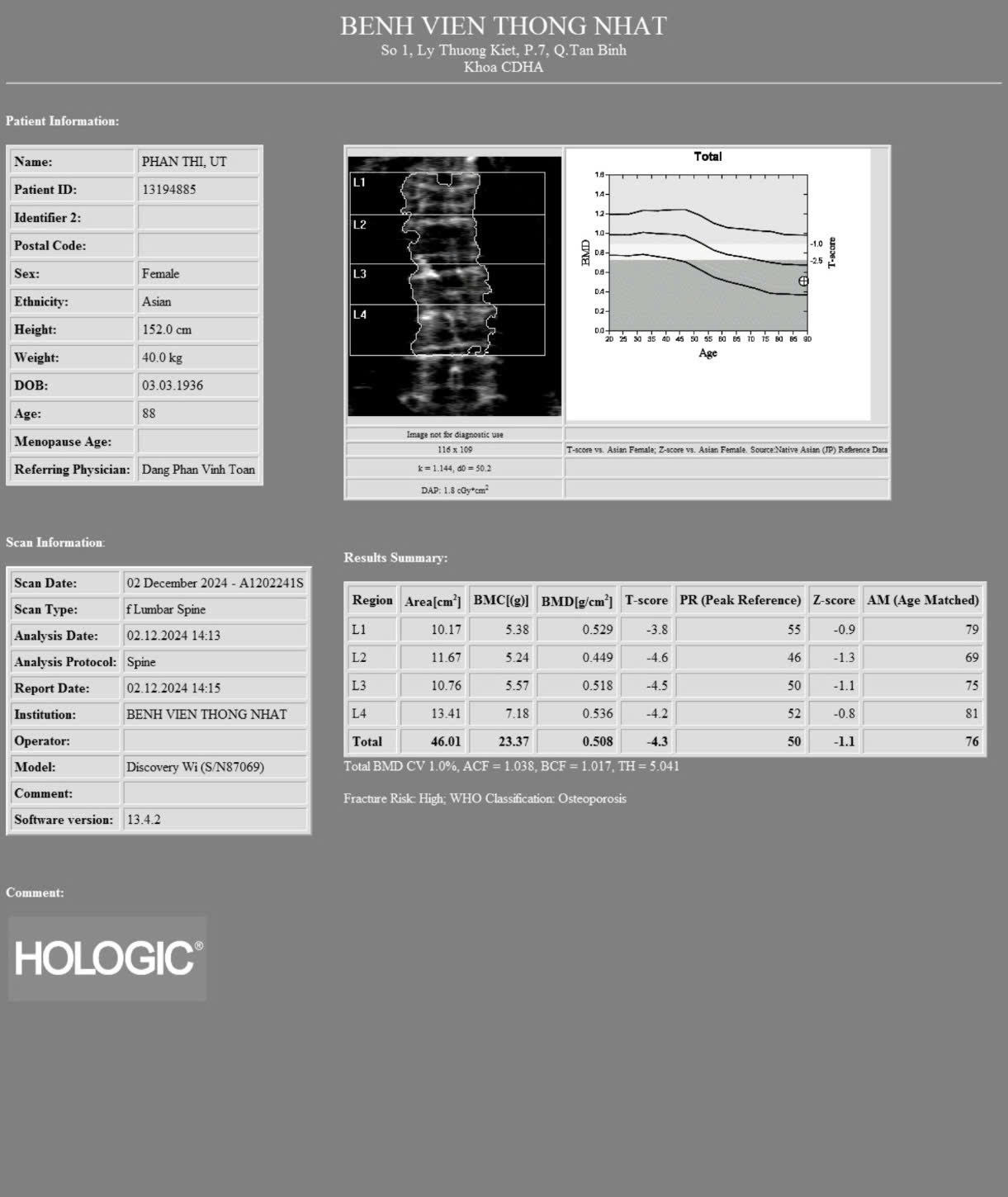
Mô tả: Mật độ xương vùng cổ xương đùi: T-score: -4.7. Mật độ xương vùng cột sống thắt lưng: T-score: -4.3
-> Theo tiêu chuẩn chẩn đoán loãng xương của Tổ chức Y tế Thế giới (WHO) 1994: bệnh nhân loãng xương nặng (T-score dưới -2,5 kèm tiền sử hoặc hiện tại có gãy xương)
– ECG
+ Hành chính: BN nữ, 88 tuổi, họ tên: Phan Thị U. ECG đo ngày 30/11/2024
+ Test millivolt: 10 mm/mV
+ Tốc độ chạy giấy 25mm/s
+ Nhịp xoang đều, tần số 83 lần/phút
+ Trục QRS lệch trái
– Siêu âm Doppler tim:
+ Chức năng tâm thu thất trái bảo tồn, EF 64%
+ Hở van động mạch chủ 1,5/4, hở van 3 lá 1,5/4
+ Các buồng tim không dãn, thành tim không dày, vách liên nhĩ, liên thất nguyên vẹn
+ Không rối loạn vận động vùng
+ PAPs = 25 mmHg, không tăng áp lực động mạch phổi
+ Dịch màng tim (-)
+ Không huyết khối trong buồng tim
XIV. CHẨN ĐOÁN XÁC ĐỊNH
Gãy hở độ I theo Gustilo ⅓ dưới thân 2 xương cẳng tay phải giờ 1 do tai nạn sinh hoạt hiện chưa ghi nhận biến chứng – Loãng xương mức độ nặng/Tăng huyết áp độ 2 theo ESC/ESH 2018
XV. ĐIỀU TRỊ
- Hướng điều trị
– Cố định xương gãy
– Giảm đau
– Tư vấn phẫu thuật
– Dự phòng huyết khối trước, trong và sau mổ
– Kháng sinh dự phòng trước mổ
– Ổn định huyết áp
– Theo dõi các biến chứng
- Điều trị cụ thể
– Bó bột và mở cửa sổ cẳng bàn tay (P)
– Điều trị thuốc:
Ceftriaxone 1g 1 lọ x 2 (TMC)
Paracetamol 500mg 1 viên x 3 uống
Losartan 50mg 1 viên (uống sáng)
– Điều trị phẫu thuật: mổ kết hợp xương, dùng đinh Rush hoặc nẹp vít
– Dự phòng huyết khối:
Enoxaparin 40 mg 1A (TDD)
– Theo dõi các biến chứng sau phẫu thuật
XVI. TIÊN LƯỢNG
– Gần: Khá. Hiện tại sau nắn bệnh nhân diễn tiến tốt, không ghi nhận các biến chứng tổn thương các mạch máu, thần kinh
– Xa: trung bình. BN gãy hở độ I nên có nguy cơ viêm xương, tủy xương sau này và hạn chế vận động trong thời gian dài có thể dẫn đến các biến chứng cứng khớp, teo cơ,… cần tập vật lý trị liệu có kiểm soát, cần tái khám đúng hẹn kịp thời phát hiện biến chứng
XVII. DỰ PHÒNG
– Theo dõi diễn biến bệnh hàng ngày, phòng tránh nhiễm khuẩn
– Dinh dưỡng đầy đủ, hợp lý
– Tập vật lý trị liệu và phục hồi chức năng sớm
– Tuân thủ điều trị và tái khám theo hẹn.



