Mục lục [ẩn đi]
TỔNG QUAN
Gãy Bennett được mô tả lần đầu tiên bởi giáo sư Edward Hallaran Bennett (1837 – 1907) vào năm 1882. Đây là loại gãy xương phổ biến nhất liên quan đến nền xương đốt bàn ngón cái tại vị trí khớp thang bàn. Tổn thương này thường do lực tác động quá tải dọc trục kèm lực gấp lên ngón cái, đôi khi có liên quan đến gãy xương cổ tay, gãy xương bàn tay khác hoặc tổn thương dây chằng cổ tay.
X-quang rất cần thiết trong việc đánh giá tổn thương và giúp lên phương án điều trị bảo tồn hay phẫu thuật đối với các trường hợp gãy di lệch nhiều. Có nhiều phương pháp điều trị đối với gãy Bennett như nắn kín bó bột hoặc phẫu thuật cố định xong bên trong.
CƠ CHẾ CHẤN THƯƠNG
Khi chấn thương với tác động quá tải dọc trục của xương kèm gấp ngón cái, dây chằng chéo gan tay giữ phần nền xương bàn I, đầu xa xương bàn một bị khép và ngửa đồng thời do tác động của cơ khép ngón cái đồng thời di lệch gần do cơ duỗi ngón cái dài.
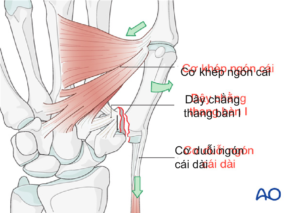
DỊCH TỄ HỌC
Gãy Bennet là một dạng gãy xương liên quan đến ngón cái hay ngón một. Thường xảy ra nhất ở trẻ em và người già. Ở trẻ em trong độ tuổi từ sơ sinh đến 16 tuổi có 22% trường hợp gãy xương liên quan đến xương bàn một; trong khi ở những bệnh nhân trên 65 tuổi, 20% trường hợp gãy xương bàn tay xảy ra ở ngón cái. Ở người cao tuổi, ngón cái bị gãy xương phổ biến nhất với kiểu gãy có xu hướng xiên và thấu khớp [2].
LÂM SÀNG – CẬN LÂM SÀNG
Lâm sàng đơn giản bằng việc phát hiện đau nhiều – sưng biến dạng vị trí gốc ngón cái.
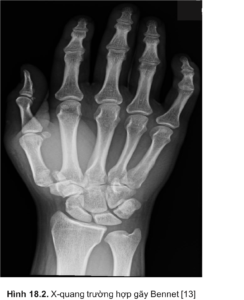
X-quang xương bàn tay tiêu chuẩn bao gồm hình chiếu trước sau (AP), mặt bên và hình chiếu xiên. Các diện X-quang ngón một có thể được lấy để cung cấp thêm thông tin về chấn thương như chụp phim dạng Robert [3]. Góc chụp này về khớp cổ tay – xương bàn một; góc chụp X-quang được thực hiện với góc đặt cẳng tay có mặt lưng của ngón cái đặt vào tấm chụp X-quang và chùm tia X hướng 90 độ vào tấm. Một góc nhìn khác là góc chụp Bett [3], thu được khi lòng bàn tay nghiêng quá mức 20o so với mặt phẳng so với tấm chụp X-quang và chùm tia hướng 15o từ gần đến xa.
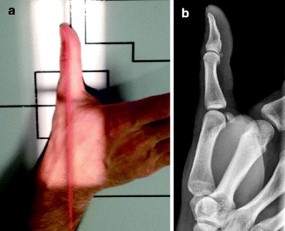
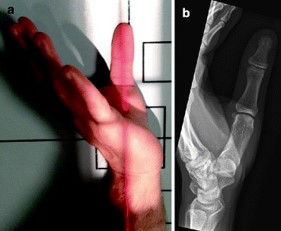
X-quang gắng sức cũng có thể được thực hiện bằng cách ấn mặt hướng tâm của các ngón cái lại với nhau trên chế độ xem AP, điều này có thể chứng minh sự phụ thuộc của cơ cổ tay về phía gần so với xương thang ở phía có tổn thương. Dựa trên hình ảnh chụp X-quang, Gredda đã phân loại gãy Bennett thành ba loại, với loại 1 là gãy có một mảnh nhỏ đơn lẻ và có phần phụ của nền xương bàn một, loại 2 là loại gãy do chèn ép mà không có đầu gần của xương bàn một và loại 3 là chấn thương với một mảnh nhỏ liên quan đến sự trật khớp thang bàn [4].
ĐIỀU TRỊ
Việc nắn chỉnh thích hợp đòi hỏi lực kéo theo hướng dọc trục ngón một đồng thời sấp đốt bàn một và tạo lực ép vào nền xương bàn I [3]. Việc duỗi ngón tay đã được chứng minh là có thể gây di lệch gãy xương và nên thận trọng [1]. Trong bài báo đầu tiên của Bennett, ông đã mô tả việc điều trị những gãy xương này bằng cách nắn kín bảo tồn và nẹp bột, vẫn là phương pháp điều trị thường dùng cho đến những năm 1970 [5,6]. Các báo cáo trước đây cho thấy kết quả tốt với phương pháp điều trị này, mặc dù nhiều nghiên cứu gần đây cho thấy kết quả kém khi điều trị gãy xương bằng bó bột đơn thuần [7].
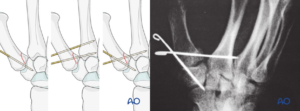
Phẫu thuật điều trị gãy Bennett rất đa dạng nhưng thường nắn kín và kết hợp xương bằng kim Kirschner qua da hoặc mổ mở kết hợp xương bằng kim Kirschner hoặc vít cứng. Tất cả các phương pháp kết hợp xương đã được chứng minh là có hiệu quả trong các báo cáo đánh giá và nghiên cứu khoa học. Điều trị bằng phương pháp nắn kín và cố định giữa các trục xương bàn một với xương bàn hai và/hoặc xương thang thường có hiệu quả trong việc giảm thiểu sự di lệch của trục xương bàn một. Nếu quyết định điều trị gãy xương này bằng phương pháp mổ mở, thường phẫu thuật viên thực hiện thông qua đường rạch Wagner [3]. Quyết định điều trị những gãy xương này bằng mổ mở hoặc nắn kín vẫn còn là một vấn đề tranh luận
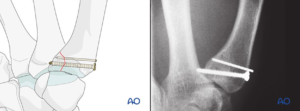
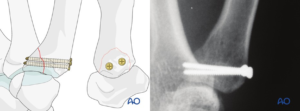
Nhiều tranh luận trong các nghiên cứu liên quan đến diện khớp tại vị trí đứt gãy có thể chấp nhận được ở các quần thể nghiên cứu. Trong đó, một số tác giả không tìm thấy mối tương quan giữa mức độ phục hồi diện khớp sau nắn và kết quả chụp X-quang hoặc còn mang tính chủ quan [8,9], trong khi các nghiên cứu về cơ chế sinh học đã chứng minh rằng bề mặt khớp hẹp dưới 2 mm không làm thay đổi áp lực tiếp xúc tại vị trí của diện khớp [10]. Do đó, người ta kết luận rằng việc điều chỉnh bất kỳ phần dưới khớp nào với vị trí các mảnh xương trong vòng 2 mm đều chấp nhận được mà không làm tăng nguy cơ viêm khớp sau chấn thương. Mặc dù bằng chứng cơ chế sinh học cho thấy kết quả tốt, nhiều nghiên cứu lâm sàng phục hồi giải phẫu luôn được ưu tiên hơn [6].
CHẨN ĐOÁN PHÂN BIỆT
Gãy Rolando là dạng gãy với vị trí gãy ở gốc của xương bàn I với một dây chằng mặt lòng cổ tay được bất động, ngăn cản sự dịch chuyển của mảnh vỡ đầu gần xương bàn I. Gãy Rolando thường tổn thương hoàn toàn khớp thang bàn, trong khi gãy Bennett là tổn thương một phần khớp thang bàn. Chính vì thế, để phân biệt gãy Rolando với gãy Bennett cần xác định rõ trên phim X-quang hình thái mảnh gãy nên xương bàn I.
TIÊN LƯỢNG
Phạm vi các bài tập vận động có thể bắt đầu từ 5 đến 10 ngày sau mổ cố định vít và sau bốn tuần đối với cố định bằng kim Kirschner (sau khi tháo chốt) [11]. Kết quả tiên lượng xa dựa trên nghiên cứu của Kjaer-Petersen đã xem xét 41 ca gãy Bennett lưu ý rằng dựa trên chất lượng của việc phục hồi xương gãy. Bệnh nhân phục hồi giải phẫu 86% (độ di lệch dưới 1 mm) không có di chứng, trong đó chỉ 46% bệnh nhân phục hồi tốt hoặc kém (độ di lệch hơn 1 mm) không có triệu chứng [5].




