ĐỊNH NGHĨA
Thoái hóa khớp là bệnh thoái hóa loạn dưỡng của khớp, biểu hiện sớm nhất ở sụn khớp, sau đó có biến đổi ở bề mặt khớp và hình thành các gai xương, cuối cùng dẫn đến biến dạng khớp. Viêm màng hoạt dịch mức độ nhẹ là biểu hiện thứ phát do những biến đổi thoái hóa của sụn khớp.
DỊCH TỄ HỌC
Thoái hóa khớp là bệnh hay gặp nhất trong các bệnh khớp, ở những người lớn tuổi, cả nam và nữ. Khoảng trên 50% số người trên 65 tuổi có hình ảnh X-quang thoái hóa khớp cấp, ở những người trên 75 tuổi có hình ảnh X-quang thoái hóa ít nhất ở một khớp nào đó.
Hầu hết bệnh nhân thoái hóa khớp không có triệu chứng lâm sàng, chỉ có 5 – 15% số người bệnh có triệu chứng lâm sàng, khi đó được gọi là bệnh thoái hóa khớp.
Nghề nghiệp có liên quan đến tỉ lệ mắc bệnh thoái hóa khớp, những công nhân khuân vác, thợ mỏ có tỉ lệ mắc bệnh cao hơn những người làm công việc nhẹ.
Ở lứa tuổi 45 – 55, tỉ lệ mắc bệnh ở nam và nữ ngang nhau, nhưng sau tuổi 55 bệnh gặp ở phụ nữ với tỉ lệ cao hơn so với nam.
SỊNH BỆNH HỌC
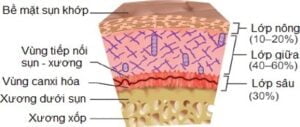
Cấu trúc sụn bình thường
Cấu trúc sụn bao gồm ba vùng chính: vùng bề mặt tập hợp chủ yếu các tế bào sụn bảo vệ các vùng giữa và vùng sâu của sụn. Thành phần chủ yếu của sụn bao gồm nước, proteoglycan, sợi collagen.
Proteoglycan có nhiều tại vùng giữa của sụn khớp, chứa lõi protein và các chuỗi glycosaminoglycan ở bên cạnh và chủ yếu là chondroitin sulfate và keratan sulfate. Các thể proteoglycan kết nối với acid hyaluronic, các glycosaminoglycan khác và các protein liên kết với cấu trúc này đảm bảo tính ổn định và bền vững của sụn.
Các sợi collagen tập hợp tại vùng sâu của sụn khớp, cũng là những thành phần cấu trúc và chức năng quan trọng của sụn. Các collagen chủ yếu ở sụn trong, sụn khớp là collagen type II, ngoài ra, còn có collagen type I, IX và XI.
Cơ chế bệnh sinh thoái hóa khớp
Nhiều thuyết giải thích sự thoái hóa sụn trong bệnh thoái hóa khớp. Nhưng chủ yếu là thuyết cơ học khi có sự quá tải cơ học làm thay đổi chuyển hóa của các tế bào sụn, hình thành các men proteolytic gây phá vỡ các chất căn bản của sụn. Hiện tượng bệnh lý đầu tiên là những mảnh gãy nhỏ nhiều cỡ khác nhau; sau đó gây thoái hóa và mất dần sụn khớp, biến đổi cấu trúc của khớp và hình thành gai xương.
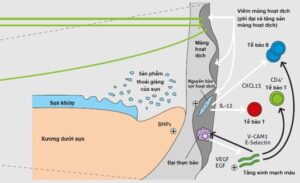
Giai đoạn sớm các tế bào sụn có biểu hiện phì đại, tăng tiết các cytokin như Interleukin I (IL-1); yếu tố hoại tử u (TNFα) và các yếu tố tăng trưởng khác, các men làm tiêu các chất căn bản như: các collagenases, gelatinase, stromeolysin, các men khác như lysosyme và cathepsin. IL-1 và TNFα gây thoái hóa sụn bằng cách kích thích tiết các men gây phá hủy collagen và proteoglycan, đồng thời ức chế tổng hợp các protein của chất căn bản của sụn.
giống hình que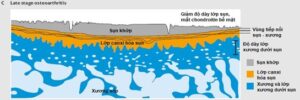
Các men collagenases, gelatinase, stromeolysin bị ức chế bởi một protein có trọng lượng phân tử nhỏ, gọi là chất ức chế tổ chức của metaloproteinase. Sự cân bằng giữa các chất kích thích và ức chế hoạt tính của các men đảm bảo sự chuyển hóa sụn bình thường. Khi tăng yếu tố kích thích hoạt tính men dẫn đến thoái hóa sụn khớp. Quá trình thoái hóa khớp không kiểm soát được, vì khi có biến đổi cấu trúc sụn thì tác động cơ học lên khớp cũng thay đổi, dẫn đến những quá tải nặng hơn, làm giải phóng nhiều men gây thoái hóa hơn và tiếp tục như vậy quá trình thoái hóa liên tục xảy ra.
Yếu tố nguy cơ
- Chấn thương và vi chấn thương có vai trò quan trọng làm thay đổi bề mặt sụn, những chấn thương lớn gây gãy xương, trật khớp kèm theo tổn thương sụn hoặc phân bố lại áp lực trên bề mặt sụn khớp.
- Yếu tố nội tiết và chuyển hóa: bệnh to đầu chi, suy chức năng tuyến giáp, phụ nữ sau mãn kinh
- Các dị tật bẩm sinh, khớp lỏng lẻo
- Viêm khớp nhiễm khuẩn cấp tính hoặc mạn tính (viêm mủ khớp, lao khớp)
- Viêm khớp do các bệnh khớp mạn tính (viêm khớp dạng thấp,…)
- Thiếu máu, hoại tử xương
- Loạn dưỡng xương
- Rối loạn dinh dưỡng sau các bệnh thần kinh
- Bệnh rối loạn đông chảy máu (hemophylia), u máu
MÔ BỆNH HỌC
Đại thể
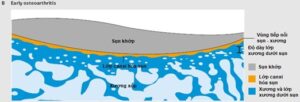
Thấy mặt sụn không trơn nhẵn, mất bóng, có các vết nứt, các vết loét trên bề mặt sụn, làm lộ phần xương dưới sụn, dày lớp xương dưới sụn và có các gai xương ở phần rìa sụn khớp.

Vi thể
Giai đoạn sớm thấy những sợi nhỏ, mặt sụn không đều, lớp sụn mỏng đi, tương ứng với sự biến đổi đại thể, ở giai đoạn rất sớm có thể thấy xuất hiện các tế bào viêm nhưng chỉ trong thời gian ngắn, hình ảnh tổn thương viêm ít gặp trong thoái hóa khớp.
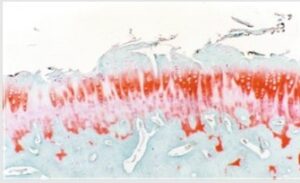
Tổn thương màng hoạt dịch là biểu hiện thứ phát và muộn hơn thường biến đổi xơ hóa màng hoạt dịch và bao khớp, đôi khi có viêm tràn dịch ổ khớp thứ phát do các mảnh sụn nhỏ bị bong trở thành các dị vật nhỏ trong ổ khớp kích thích giống như viêm khớp do vi tinh thể.
LÂM SÀNG
Lâm sàng điển hình của thoái hóa khớp thường gặp ở bệnh nhân tuổi trung niên hoặc người già. Biểu hiện đau, cứng ở trong khớp hoặc quanh khớp, đi kèm với hạn chế cử động khớp. Đau khởi phát từ từ, mức độ đau vừa hoặc nhẹ. Đau tăng lên khi cử động, khi đi lại, mang vác nặng, đau giảm hoặc hết khi nghỉ ngơi. Đau khi nghỉ hoặc đau về đêm thường là có kèm theo viêm màng hoạt dịch thứ phát.
Cơ chế đau trong thoái hóa khớp có nhiều yếu tố như viêm quanh vị trí gãy xương hoặc đứt rách tổ chức xương dưới sụn, kích thích các tận cùng thần kinh do các gai xương, co cứng cơ cạnh khớp, đau xương do tăng dòng máu và tăng áp lực trong xương, viêm màng hoạt dịch do tăng tổng hợp và giải phóng prostaglandin, leucotrien và các cytokin.
- Cứng khớp buổi sáng cũng hay gặp trong thoái hóa khớp, nhưng thời gian cứng khớp buổi sáng ngắn, dưới 30 phút, khác với bệnh viêm khớp dạng thấp. Hiện tượng cứng khớp sau thời gian nghỉ hoặc không hoạt động hay gặp, triệu chứng này mất đi sau ít phút.
- Nhiều bệnh nhân thấy đau và cứng khớp hay xuất hiện khi thay đổi thời tiết như lạnh, mưa, nắng,… Có thể do thay đổi áp lực trong ổ khớp có liên quan thay đổi áp suất khí quyển.
- Bệnh nhân thoái hóa khớp gối thường thấy đau và đi không vững, đau tăng khi xuống cầu thang hoặc khi gấp gối.
- Thoái hóa khớp háng bệnh nhân thường đau ở vùng háng đôi khi có lan xuống mặt sau đùi xuống khớp gối.
- Thoái hóa cột sống cổ, hoặc cột sống thắt lưng gây triệu chứng đau cổ gáy và đau thắt lưng, đôi khi gãy xương có thể gây chèn ép rễ thần kinh gây hội chứng tổn thương rễ thần kinh: đau, yếu cơ, tê bì.
- Khám thực thể: thường phát hiện các triệu chứng ở vị trí khớp đau như phì đại đầu xương, đau khi khám tổ chức cạnh khớp hoặc điểm bám của bao khớp, dây chằng, gân cơ.
- Hạn chế cử động khớp do gai xương, do mặt sụn không trơn nhẵn, hoặc co cứng cơ cạnh khớp. Kẹt khớp khi cử động có thể là do vỡ sụn chêm hoặc bong các mảnh sụn vào trong ổ khớp.
- Tiếng lắc rắc khi cử động khớp là do mặt khớp không trơn nhẵn, dấu hiệu này gặp trong khoảng 90% bệnh nhân thoái hóa khớp gối. Khoảng 50% bệnh nhân thoái hóa khớp gối có dấu hiệu tổn thương dây chằng, biến dạng khớp kiểu chân vòng kiềng, đau khi cử động do kích thích bao khớp, cứng cơ cạnh khớp và viêm quanh các gai xương.
- Dấu hiệu viêm khu trú gồm nóng, sưng, do tràn dịch trong ổ khớp
- Bệnh nhân thoái hóa nhiều khớp có thể có dấu hiệu viêm khớp đốt xa, viêm khớp đốt gần của bàn tay
CẬN LÂM SÀNG
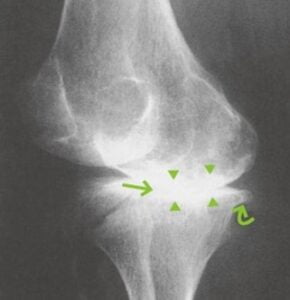
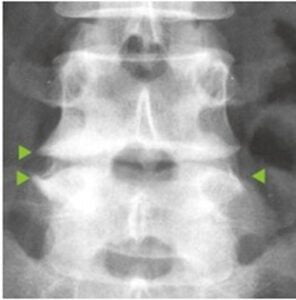
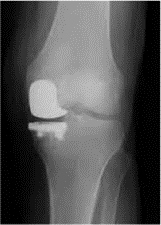
- Chẩn đoán thoái hóa khớp thường dựa vào sự thay đổi hình ảnh X-quang khớp. Triệu chứng X-quang điển hình là hình ảnh phì đại xương, gai xương ở rìa khớp. Hẹp khe khớp không đồng đều, đặc xương dưới sụn. Hẹp khe khớp có thể do lớp sụn mỏng đi, hoặc do vôi hóa sụn ở vùng mọc gai xương.
- Giai đoạn muộn xuất hiện các hốc ở đầu xương, tái tạo xương thay đổi hình dạng đầu xương, khuyết xương ở trung tâm, xẹp vỏ xương ở khớp đốt xa hoặc đôi khi ở khớp đốt gần bàn tay là biểu hiện của thoái hóa nhiều khớp.
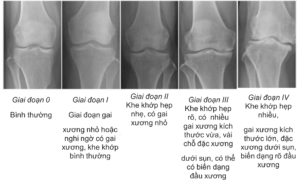
- Ngoài ra, đối với khớp gối có thể phân loại mức độ thoái hóa dựa trên X-quang theo tác giả Kellgren và Lawrence.
CHẨN ĐOÁN VÀ CHẨN ĐOÁN PHÂN BIỆT
Chẩn đoán thoái hóa khớp thường dựa vào hỏi bệnh và khám thực thể. Kết quả của các xét nghiệm thường quy ít thay đổi. Cần chú ý phân biệt hai tình huống dễ nhầm lẫn.
- Phân biệt thoái hóa khớp từ những bệnh nhân có biểu hiện viêm khớp
- Phân biệt thoái hóa khớp thứ phát trên cơ thể bệnh nhân đã có viêm khớp dạng thấp hoặc bệnh khác có liên quan đến thoái hóa khớp.
NGUYÊN TẮC ĐIỀU TRỊ
Nguyên tắc chung
- Làm giảm triệu chứng đau
- Duy trì, hoặc điều trị phục hồi chức năng của các khớp
- Tránh các tác dụng không mong muốn của thuốc.
Các biện pháp điều trị
1. Điều trị không dùng thuốc
- Hướng dẫn bệnh nhân
- Sự giúp đỡ của gia đình và xã hội
- Điều trị bằng phương pháp vật lý trị liệu, bài tập hỗ trợ cột sống cổ, thắt lưng
- Các môn thể thao hỗ trợ khác như bơi lội (trừ bơi ếch), đạp xe (yên cao, đường bằng phẳng).
2. Điều trị bằng thuốc
- Thuốc giảm đau đơn thuần như acetaminophen thường được dùng. Những bệnh nhân điều trị bằng acetaminophen không kết quả thì có thể do dùng thuốc chống viêm không steroid trừ khi có chống chỉ định.
- Thuốc chống viêm không steroid: vừa có tác dụng giảm đau và chống viêm. Khi dùng thuốc chống viêm không steroid điều trị thoái hóa khớp thường làm tăng nguy cơ biến chứng trên ống tiêu hóa (viêm, loét, chảy máu, thủng ổ loét, biến chứng thận,…).
- Glucosamin và chondrointin sulfate có tác dụng làm giảm tiến triển thoái hóa khớp từ mức độ trung bình đến nặng.
- Tiêm corticoid trong ổ khớp để điều trị thoái hóa khớp có tràn dịch thứ phát: có tác dụng giảm đau do giảm viêm mạnh và nhanh. Tiêm ổ khớp cần phải đảm bảo vô trùng tuyệt đối.
- Tiêm acid hyaluronic và huyết tương giàu tiểu cầu có tác dụng giảm đau và cải thiện chức năng ở bệnh nhân thoái hóa khớp gối giai đoạn đầu.
- Tế bào gốc được sử dụng trong điều trị bệnh lý thoái hóa khớp phần lớn được chiết xuất từ tủy xương, mô mỡ hoặc máu ngoại vi. Tiêm nội khớp tế bào gốc được nhiều tác giả ủng hộ vì đều có hiệu quả tích cực trên bệnh nhân thoái hóa khớp sau 1 năm theo dõi. Tuy nhiên, vẫn còn thiếu chứng cứ về mức độ an toàn và hiệu quả trên bệnh lý thoái hóa khi theo dõi một thời gian dài.
3. Điều trị bằng phẫu thuật
- Những bệnh nhân điều trị nội khoa không kết quả hoặc có ảnh hưởng lớn đến chức năng cử động khớp có thể dùng biện pháp can thiệp phẫu thuật. Hiện nay, có thể phẫu thuật nhiều bệnh nhân thoái hóa khớp gối giai đoạn đầu bằng nội soi, làm sạch, khoan kích thích tạo xương, ghép sụn xương tự thân qua nội soi, cấy tế bào sụn tự thân, ghép sụn xương đồng loại.
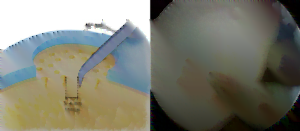
- Phương pháp nội soi khớp kích thích tạo xương có ưu điểm giảm đau và cải thiện chức năng, có sự hình thành của cả sụn sợi và sụn hyaline, kỹ thuật chi phí thấp và khá đơn giản. Tuy nhiên, chỉ thực hiện được kỹ thuật này khi diện tích tổn thương nhỏ (dưới 2 cm2), hiệu quả bắt đầu giảm sau 18 tháng và phụ thuộc tuổi: dưới 40 tuổi kết quả tốt hơn.

- Ghép sụn xương tự thân qua nội soi: là kỹ thuật lấy các khối sụn xương từ vùng tương đối không chịu lực và ghép vào vùng khuyết sụn. Ưu điểm là phục hồi dạng sụn Nhược điểm gây tổn thương vùng lấy sụn xương, ít vị trí để lấy và đây là kỹ thuật khó.
- Cấy tế bào sụn tự thân là kỹ thuật nuôi cấy và tăng sinh tế bào sụn, ghép lại vào vùng khuyết sụn bên dưới lớp màng xương. Ưu điểm là phục hồi sụn hyaline bình thường. Nhược điểm cần hai cuộc mổ và chi phí nuôi cấy tế bào.
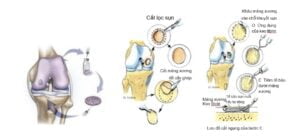
- Ghép sụn xương đồng loại: là phẫu thuật một thì, đặc biệt chỉ định khi khuyết sụn > 2 cm2, phù xương dưới sụn lan tỏa. Kết quả tốt cho bệnh nhân tổn thương sụn vô căn khu trú lồi cầu. Khuyết điểm gồm: thải ghép, bệnh truyền nhiễm. Kết quả kém khi tổn thương cả sụn lồi cầu và mâm chày > 10 cm2, tổn thương mạn tính, lớn tuổi, gối vẹo trục. Ghép sụn xương cho bánh chè còn ít nghiên cứu, thoái hóa khớp: thất bại 48%
- Cắt xương sửa trục nhằm thay đổi trục chịu lực chi dưới làm giảm chịu lực khoang gối đang bị tổn thương và giảm đau. Từ đó, làm chậm quá trình thoái hóa, kéo dài thời gian đến lúc cần thay khớp
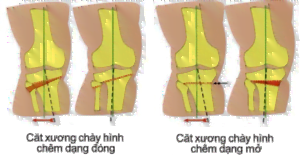
- Phương pháp này có ưu điểm so với thay khớp gối là bảo tồn khối lượng xương và các cấu trúc trong khớp. Chỉ định trong thoái hóa một khoang kèm biến dạng vẹo trong hoặc vẹo ngoài, thường ở bệnh nhân trẻ thay cho phương pháp thay khớp (mòn lớp poly). Tuy nhiên, không phục hồi được tổn thương sụn khớp và khó khăn cho phẫu thuật thay khớp gối sau này nên dần đi vào lịch sử.
- Chỉ định phẫu thuật thay khớp nhân tạo khi thoái hóa khớp giai đoạn trễ. Khi tình trạng thoái hóa khớp háng đã ở giai đoạn nặng, bệnh nhân đau cả khi nghỉ ngơi, vào ban đêm hoặc trên phim X-quang chỏm xương đùi đã biến dạng. Hoặc khi tổn thương khớp gối làm giảm và mất vận động, gây đau đớn mà mọi điều trị và chăm sóc khác không thuyên giảm.
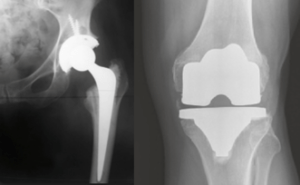
- Có thể thay khớp gối một khoang nếu bệnh nhân có chỉ định: thoái hóa một khoang, > 60 tuổi, nhu cầu vận động thấp, không béo phì, ROM > 90o, < 5o co rút gấp < 10o lệch trục mặt phẳng trán có thể chỉnh sửa thụ động. Phương pháp này phù hợp với bệnh nhân trẻ vì bảo tồn phần mềm tối đa, cắt xương tối thiểu, đáng tin cậy ở người lớn tuổi, ít vận động
TÓM TẮT
Thoái hóa khớp là bệnh thoái hóa loạn dưỡng của khớp, là bệnh hay gặp nhất trong các bệnh khớp. Bệnh biểu hiện bằng đau, cứng ở trong khớp hoặc quanh khớp, đi kèm với hạn chế cử động khớp. Chẩn đoán thoái hóa khớp thường dựa vào hỏi bệnh, khám thực thể và sự thay đổi hình ảnh X-quang khớp.
Điều trị thoái hóa khớp bao gồm các biện pháp điều trị không dùng thuốc, điều trị bằng thuốc và điều trị bằng phẫu thuật.


