Table of contents [hide]
. TỔNG QUAN
Hàn khớp là một phẫu thuật được thiết kế để tạo ra sự dính xương của một khớp bị bệnh. Nó thường là một giải pháp thỏa đáng cho các trường hợp nhiễm trùng, khối u, chấn thương, liệt dây thần kinh và cho một số bệnh nhân bị inflammation of the bone khớp và arthritis dạng thấp,… Hàn khớp có thể gây ra các ảnh hưởng như: gây cứng khớp và tăng áp lực lên các khớp lân cận khi vận động. Tuy nhiên, khả năng đạt được mức hoạt động gần như bình thường, đặc biệt là ở những bệnh nhân trẻ tuổi, hoạt bát, thường vượt trội hơn những bất lợi này. Ngoài ra, ngày nay với sự phát triển của nền y học hiện đại, có thể chuyển đổi từ khớp bị hàn cứng sang thay khớp nhân tạo phù hợp nếu cần thiết trong cuộc sống sau này.
Kỹ thuật hàn khớp có thể là nội khớp, ngoại khớp hoặc kết hợp cả hai. Kỹ thuật ngoại khớp đặc biệt hữu ích trong việc điều trị cho trẻ em, vì phần lớn bề mặt khớp của trẻ em là sụn và điều trị những bệnh nhân có một lượng lớn xương caseation hoặc nhiễm trùng đang hoạt động, như trong bệnh lao. Kỹ thuật nội khớp cho phép điều chỉnh biến dạng tốt hơn và đạt yêu cầu nếu sử dụng đủ các vùng bề mặt xương khỏe mạnh. Nếu tại chỗ không có đủ xương, nên ghép xương, tốt nhất là xương tự thân, xương xốp.
Một số tai biến có thể xảy ra: nhiễm trùng, lệch trục, mô mềm che phủ kém.
Hàn khớp thành công là một cách chắc chắn để giảm đau vĩnh viễn nhưng nó phải đánh đổi bằng sự cứng khớp.
2. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH CHUNG
2.1 Chỉ định
- Viêm khớp sau chấn thương ở bệnh nhân trẻ
- Viêm khớp thoái hóa
- Cứu cánh cho việc thay khớp thất bại
- Bệnh khớp do thần kinh (bệnh khớp Charcot)
- Cắt bỏ khối u
- Tuberculosis
- Biến dạng nặng ở tình trạng liệt
- Viêm tủy sống
- Viêm khớp dạng thấp
2.2 Chống chỉ định– Tuyệt đối:
+ Nhiễm trùng huyết nặngPhẫu thuật + Suy giảm chức năng mạch máu tại vị trí mổ.
- Tương đối:
+ Loãng xương quá nặng
+ Bệnh thần kinh ngoại biên.
3. CÁC PHẪU THUẬT HÀN KHỚP THƯỜNG GẶP
3.1 Khớp cổ chân
Hàn khớp cổ chân thường gặp hơn hip joint and knee joint. Chỉ định thường gặp là viêm khớp nặng sau chấn thương, ngoài ra còn có các chỉ định khác: viêm khớp dạng thấp, nhiễm trùng, thất bại trong thay khớp cổ chân toàn phần, bone tumor vùng cổ chân.
Tư thế tối ưu để hàn khớp cổ chân là:
- Gấp 0 – 5o
- Vẹo trong 0 – 5o
- Xoay ngoài 5 – 10o với xương sên hơi trượt ra sau.
Hầu hết các kỹ thuật hàn khớp cổ chân đều đạt vững chắc 80 – 90% bệnh nhân. Sau phẫu thuật hàn khớp, hầu hết các bệnh nhân hài lòng với sự giảm đau, nhưng tất cả đều bị giới hạn vận động bàn chân phía sau, điều này ảnh hưởng đến việc đi lại khó khăn ngay cả trên bề mặt phẳng.
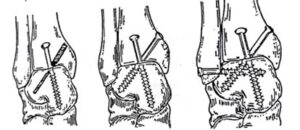
Từ khi Charnley giới thiệu kỹ thuật hàn khớp cổ chân đến nay, đã xuất hiện hơn 30 kỹ thuật khác nhau được mô tả. Nhìn chung, các kỹ thuật này được phân chia dựa vào: – Đường vào: phía trước, xuyên mắt cá, phía sau – Phương pháp cố định: bên ngoài, bên trong.
Bất kể kỹ thuật đặc biệt nào được sử dụng, theo Mann, một số nguyên tắc chung cần được tuân thủ:
- Cần cố gắng tạo ra bề mặt xương xốp, phẳng, để áp vào nhau, tạo sự kết dính vững chắc
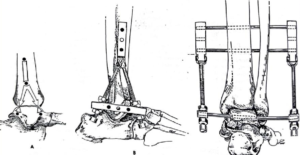
- Vị trí hàn khớp cần được motionless bằng kết hợp xương bên trong, nếu có thể hoặc với cố định ngoài. Điều này có thể khó cho bệnh nhân loãng xương nặng.
- Chân sau vuông góc với cẳng chân và từ trước ra sau của bàn chân tạo thành hình bàn chân bẹt
2.2. Khớp gối
Hàn khớp gối được thực hiện đầu tiên bởi giáo sư Albert người Áo vào năm 1878 cho sự mất vững gây ra bởi bệnh bại liệt. Hibbs hàn khớp gối do lao vào năm 1911 và Key mô tả hàn khớp gối bằng cố định ngoài vào năm 1932. Các cách tiếp cận này được thay đổi cải tiến bởi Charnley vào năm 1948 và được sử dụng rộng rãi. Hàn khớp gối sử dụng đinh nội tủy được mô tả vào năm 1948 bởi Chapchal, người giới thiệu đinh Kuntscher xuyên vào cửa sổ phía trước xương đùi qua khớp gối và đạt vững chắc 85% bệnh nhân. Năm 1948, Kuntscher mô tả một kỹ thuật hàn khớp gối sử dụng đinh nội tủy dài, lối vào từ đỉnh mấu chuyển lớn xương đùi đến đầu dưới xương chày. Kỹ thuật cổ điển của ông gần giống với kỹ thuật hiện đại ngày nay.
Với sự thành công của kỹ thuật thay khớp gối toàn phần, phẫu thuật hàn khớp gối dần trở thành phẫu thuật sơ đẳng và thường được chỉ định cho những bệnh nhân không thể thay khớp gối toàn phần. Thỉnh thoảng, ở bệnh nhân trẻ bị osteoarthritis nặng, hàn khớp có thể là lựa chọn thay thế cho thay khớp vì các yếu tố: cân nặng, nghề nghiệp hoặc mức độ hoạt động. Các chỉ định khác cho hàn khớp gối: đau cứng khớp sau nhiễm trùng, viêm lao, chấn thương, biến dạng nặng do bại liệt, bệnh khớp thần kinh, các tổn thương ác tính ở khớp gối. Hầu hết các chỉ định hàn khớp gối thường là cứu cánh cho việc thay khớp gối toàn phần thất bại.
Các báo cáo về hàn khớp gối cho tỉ lệ đóng cứng thành công từ 80 – 90% các trường hợp, đa phần đều hài lòng về độ cứng khớp gối, đặc biệt là giảm đau sau mổ. Một số phàn nàn sau mổ tập trung vào cuộc sống hàng ngày, khó khăn khi di chuyển nơi công cộng, các phương tiện công cộng, khó khăn khi ngồi trong các rạp phim hoặc rạp hát, gặp vấn đề đứng dậy sau té ngã.
Harris và cộng sự đã so sánh chức năng sau amputation, hàn khớp, thay khớp toàn phần cho các khối u ở khớp gối, kết luận rằng tốc độ di chuyển khi đi lại và hiệu quả tương đương giữa ba phương pháp này. Những bệnh nhân trong nhóm hàn khớp hầu hết đều có chân vững chắc và thực hiện được hầu hết các công việc vật lý và các hoạt động hàng ngày, nhưng họ khó khăn trong việc ngồi và tự ti về bản thân hơn nhóm bệnh nhân thay khớp.
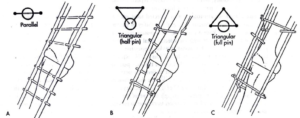
1/2 đinh. OLD: cố định tam giác, toàn bộ đinh, cung cấp độ vững chắc với nhiều mặt phẳng [11]
2.3. Shoulder
Hàn khớp vai lần đầu tiên được thực hiện bởi Albert vào năm 1879 cho bệnh nhân bị liệt chi trên, thường gây ra bởi bệnh bại liệt, biến dạng hư hại khớp nặng nề sau nhiễm trùng như lao. Bởi vì kỹ thuật rất thành công, nên danh sách chỉ định đã tăng lên trong nhiều thập kỷ.
Kỹ thuật cố định ngoài hàn khớp vai ít khi được sử dụng, thường chỉ được chỉ định cho các trường hợp viêm khớp do lao, tuy nhiên, kỹ thuật này có nhiều hạn chế và trở nên không cần thiết. Trong những năm 1930 đến 1940, Watson-Jones, Gill, Putti và Steindler đã báo cáo các kỹ thuật sử dụng cố định bên trong với hỗ trợ của bột cố định và cố định bên trong ngày càng được khuyến cáo sử dụng nhiều hơn. Cố định bên trong cho phép bất động tốt hơn, kết nối các bề mặt và tạo sự kết dính. Nếu cố định bên trong vững chắc, các nẹp và bột không cần sử dụng, để Rehabilitation cho chi trên.
Các nhóm cơ chức năng ở vùng vai, như nhóm cơ vai – ngực, cơ tròn bé, nên được bộc lộ khi hàn khớp, ngay cả khi hàn khớp làm tăng độ vững với trường hợp liệt toàn bộ khớp vai. Tình trạng elbow joint cũng cần được cân nhắc, đặc biệt ở bệnh nhân viêm khớp dạng thấp, bởi vì cần duy trì tầm vận động khớp khuỷu sau hàn khớp vai để ngăn ngừa sự tiến triển của viêm khớp. Đóng cứng khớp vai chống chỉ định ở bệnh nhân đã cứng khớp khuỷu và không khuyến khích ở bệnh nhân đã đóng cứng khớp vai đối diện. Chỉ định đặc biệt của hàn khớp vai bao gồm: nhiễm trùng, bất động do bại liệt, sau chấn thương liệt đám rối cánh tay, bất động sau rotator cuff tear quá lớn và không hồi phục, cứu cánh cho thay khớp vai thất bại, khối u vùng khớp vai tân sinh.
Bởi vì hầu hết sụn tiếp hợp đầu trên xương cánh tay đóng lại trong độ tuổi 18 – 22, nên phẫu thuật trước khi sụn tiếp hợp đóng có thể ngăn cản sự phát triển, tuy nhiên, trong các phẫu thuật đóng cứng khớp vai, nguy cơ chậm phát triển thì nhiều lý thuyết hơn thực tế. Mặc dù vài nghiên cứu khuyến cáo độ tuổi tối thiểu là 10 – 12, trong một bài hồi cứu 102 khớp vai được hàn khớp, chỉ có 1 trường hợp ảnh hưởng sự phát triển ở bệnh nhân 11 tuổi.
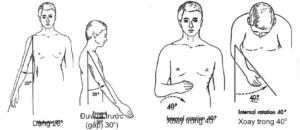
Tư thế thích hợp của cánh tay khi hàn khớp vai vẫn còn tranh cãi. Hiện nay, hầu hết các tác giả đề nghị: dạng 25 – 40o, gấp 20 – 30o và xoay trong 25 – 30o. Tất cả tác giả tin rằng tư thế xoay là yếu tố quan trọng trong việc đạt được chức năng tối ưu.

4. KẾT LUẬN
Với sự phát triển của kỹ thuật thay khớp, phẫu thuật hàn khớp không còn được chỉ định rộng rãi, tuy nhiên, nó vẫn đem lại giá trị nhất định khi được sử dụng đúng chỉ định và là cứu cánh trong một số trường hợp không thể tiến hành thay khớp.




