GÃY CỔ XƯƠNG ĐÙI
Đại cương
Gãy cổ xương đùi (femoral head fractures) là một trong các trường hợp gãy xương chi dưới mà đường gãy là ở giữa chỏm và khối mấu chuyển. Thường gặp đối với người già, cho dù là một chấn thương nhẹ (như té đập mông). Rất hiếm gặp ở người trẻ và trẻ em. Tiên lượng về liền xương khá phức tạp do khớp giả và sự tiêu chỏm. Thường đe dọa tính mạng bởi các biến chứng như viêm phổi, nhiễm trùng tiết niệu, suy tim, lở loét do nằm lâu.
Nhắc lại các yếu tố quan trọng về giải phẫu
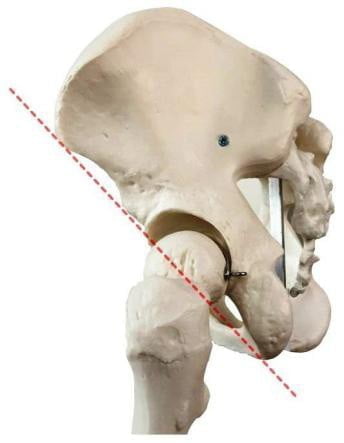
Điểm yếu nằm giữa hai hệ xương: hệ quạt chân đế và hệ cung nhọn.
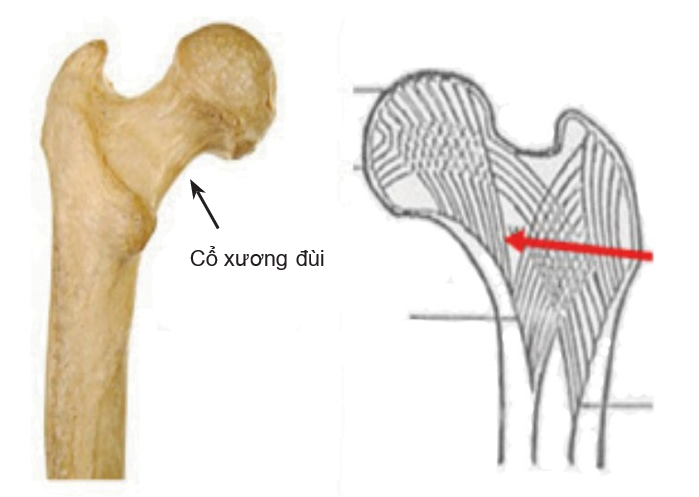
Hình 6.1. Điểm yếu chỗ tiếp giáp giữa hai hệ xương [1]
- Về X-quang
Đường cung cổ bịt: là đường hình cung nối liên tục của bờ cổ xương đùi và gờ trên lỗ bịt.
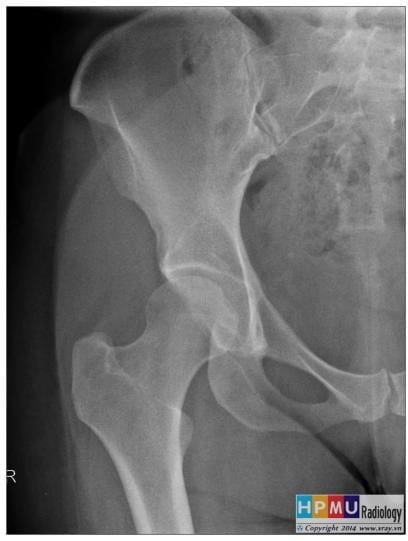
Hình 6.2. Cung cổ bịt [2]
- Góc cổ thân: là góc được tạo bởi trục của cổ xương đùi và của thân xương đùi.
Bình thường góc khoảng 130o.
- Về tuần hoàn nuôi dưỡng chỏm
Nhóm trên: được hình thành từ 3 – 4 nhánh nhỏ tách ra từ động mạch mũ trong, nối với các nhánh mũ ngoài, nhánh bịt, các nhánh đi theo bao khớp vào nuôi dưỡng khoảng trên của chỏm.
Nhóm dưới – trong: tách ra từ động mạch mũ trong nuôi dưỡng 1/4 dưới của chỏm.
Động mạch dây chằng tròn: tách từ động mạch bịt, có vai trò rất nhỏ chỉ nuôi dưỡng một phần của chỏm.
Phân loại
Theo Garden: dựa vào các tương quan hiện có của các thớ xương dọc. Nếu sự tương quan còn được duy trì, tức sự di lệch ít quan trọng và sự nuôi dưỡng chỏm sẽ tốt nhờ bao khớp còn nguyên vẹn. Tiên lượng sẽ tốt.
- Độ I: Gãy một vỏ xương.
- Độ II: Gãy toàn bộ thành xương, không di lệch.
- Độ III: Gãy toàn bộ thành xương, di lệch một phần, hai mặt gãy còn áp vào nhau.
- Độ IV: Gãy di lệch hoàn toàn, đầu xương tự do trong ổ cối. Tỉ lệ hoại tử chỏm cao.
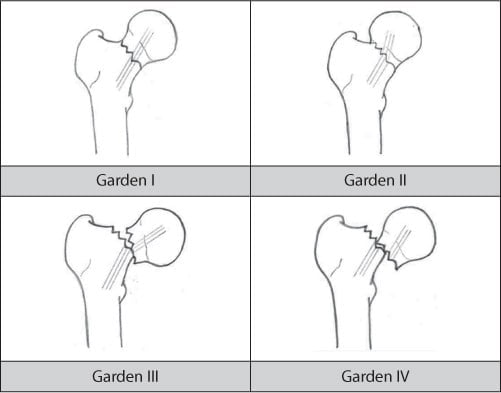
Hình 6.3. Phân độ Garden [3]
Theo Pauwels:
Độ I: Đường gãy tạo với đường nằm ngang một góc tương đương 30o, dễ liền xương.
Độ II: Góc này tương đương 30 – 50o, tiên lượng liền xương khó.
Độ III: Góc này tương đương > 50o, nguy cơ hoại tử chỏm cao.
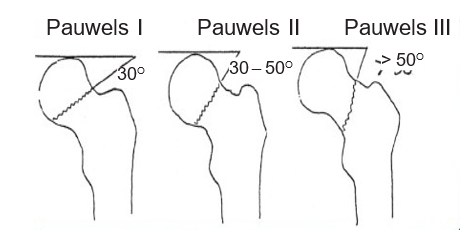
Hình 6.4. Phân độ Pauwels [4]
Triệu chứng lâm sàng
Tùy theo dạng gãy (gãy khép hay dạng) mà biểu hiện các triệu chứng lâm sàng có khác nhau.
Gãy cổ chính danh dạng gãy khép: thường hay gặp, các đoạn gãy tách rời xa bởi co kéo của cơ. Đoạn gãy dưới ở tư thế khép và xoay ngoài.
Vị trí:
- Loại gãy dưới chỏm: loại này điều trị phức tạp vì chỉ còn chỏm xương nhỏ. Phần chỏm nuôi dưỡng kém chỉ còn động mạch dây chằng tròn, do đó liền xương khó, dễ đưa đến khớp giả hoặc tiêu chỏm.
- Gãy xuyên cổ: tiên lượng tốt hơn loại trên vì còn một phần xương dính vào chỏm, dinh dưỡng tốt hơn.
- Hướng đường gãy: thường chếch từ dưới lên trên từ trong ra ngoài
- Di lệch: các đoạn gãy không cài nhau
- Đoạn xa di lệch lên trên do cơ mông kéo, hai đoạn xương gập góc, ở góc xuống dưới và ra sau.
Lâm sàng
- Đau: đau nhiều nhất là khi gắng cử động háng
- Mất cơ năng hoàn toàn: không thể nhấc chân lên khỏi mặt phẳng giường
- Biến dạng: chân gãy ngắn, đùi khép, bàn chân xoay ra ngoài
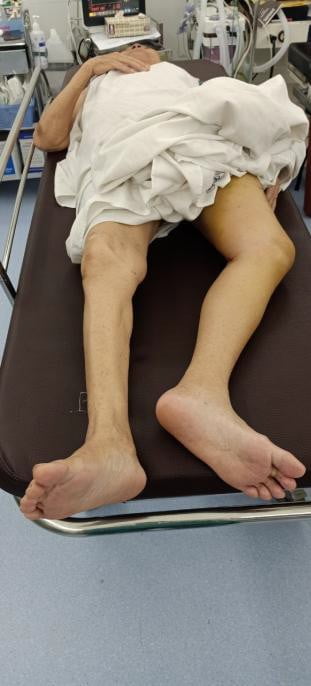
Hình 6.5. Tư thế biến dạng thường gặp (nguồn: Tác giả)
- Sờ thấy mấu chuyển lớn bị kéo lên trên
- Có sự thay đổi của đường Nélaton Roser, bình thường thì gai chậu trước trên mấu chuyển lớn, ụ ngồi ở cùng trên một đường thẳng. Khi gãy mấu động to bị kéo lên cao, ở trên đường nối gai chậu trước trên và ụ ngồi.
Hình 6.6. Đường Nelaton Roser [5]
- Có thể có tràn dịch khớp gối bên gãy.
X-quang: cần chụp thẳng và nghiêng háng bên gãy.
Gãy cổ chính danh gãy dạng: ít gặp hơn gãy khép vì hai đoạn cài nhau.
Lâm sàng: sau ngã đập khối mấu chuyển xuống đất, xương gãy và làm cài cổ xương. Triệu chứng lâm sàng thường không rõ ràng, giảm cơ năng không hoàn toàn, bệnh nhân có thể nhấc gót chân khỏi giường và có trường hợp vẫn đứng dậy được, sau đó đoạn gãy có thể bị tách rời ra trở thành gãy khép
X-quang: đường gãy dưới chỏm hoặc xuyên cổ gần như là ngang. Hai đoạn gãy cài nhau làm mở rộng góc cổ thân
Tiến triển và biến chứng: nếu điều trị tốt có thể tránh được các biến chứng toàn thân, xương liền sau 3 – 4 tháng, không có di chứng. Nếu điều trị không tốt thì để lại nhiều biến chứng
- Biến chứng sớm: choáng chấn thương (hiếm gặp)
- Thương tổn phối hợp: tổn thương ổ cối hoặc gãy thân xương đùi
- Biến chứng muộn.
Toàn thân
Thương tổn loét da, loét mông, gót chân xương cùng
Thương tổn tim phổi: viêm phế quản, viêm phổi, nguy cơ suy tim Biến chứng tiết niệu: nhiễm khuẩn đường tiết niệu
Tai biến huyết khối: viêm tĩnh mạch và huyết khối phổi.
Tại chỗ
Can lệch: trong tư thế háng khép, ngắn chi 4 – 5 cm và có thể bù trừ bằng vẹo chậu hông, cột sống, đi dép đế cao.
Can xấu: dễ có nguy cơ thoái hóa khớp nhất là khớp háng, cột sống. Khớp giả: do thiếu sót về điều trị như bất động kém, tập vận động sớm.
Nguyên tắc điều trị:
- Phương pháp chỉnh hình
Áp dụng đối với gãy cài: đây là các trường hợp tiên lượng tốt, không bắt buộc bệnh nhân phải nằm yên trên giường. Bệnh nhân có thể nhấc gót chân và nếu được có thể bước đi. X-quang phải được kiểm tra để theo dõi đường gãy. Tuy nhiên, nguy cơ di lệch thứ phát là rất quan trọng, phải can thiệp phẫu thuật. Do vậy cần phải đề phòng di lệch thứ phát.
Một số phẫu thuật viên điều trị với nằm nghỉ tại giường và vận động chân nhẹ nhàng.
Số khác lại khác thích bó bột chậu đùi để tập đi dần dần và giúp nhanh liền xương.
Theo điều trị cổ điển, người ta điều trị với bó bột Whitman là loại bột dựa vào xương ức sát nách xuống đến các ngón chân. Khi bột khô cho bệnh nhân tập đứng, đi và để bột khoảng 3 – 4 tháng. Tuy nhiên, do bột nặng nề nên chỉ áp dụng cho người khỏe mạnh.
Kéo liên tục: nếu không thể bó bột được, người ta xuyên đinh qua đầu dưới xương đùi và kéo liên tục trên khung Braun với háng dạng, bàn chân xoay trong. Tuy nhiên, do kéo bệnh nhân phải nằm lâu dễ có biến chứng toàn thân, do vậy ít áp dụng.
- Phương pháp phẫu thuật
- Được chỉ định với mọi trường hợp gãy di lệch. Các trường hợp này có thể liền xương tự nhiên và tiến đến khớp giả lỏng với ngắn chi và điểm tựa không tốt trên chi. Mục đích của điều trị là để tránh nằm lâu trên giường do vậy hoặc là kết hợp xương vững chắc để cho phép tập đi với nạng và chống chân dần phía gãy và tập luyện phục hồi chức năng sớm, hoặc là phẫu thuật thay khớp háng để cho phép chống chân đi lại tức khắc.
- Kết hợp xương: trước hết cần nắn trên bàn chỉnh hình với gây mê toàn thân và kiểm tra X-quang.
- Có nhiều phương pháp phẫu thuật như dùng đinh, vít đơn thuần, vít ép DHS (Dynamique Hip Scew), nẹp L,… sau phẫu thuật phải cho phép tập vận động sớm và tựa dần dần trên chi gãy. Tựa chân hoàn toàn khi có sự liền xương thấy rõ trên X-quang, thường sau 2 tháng phẫu thuật. Các phương pháp phẫu thuật thường phụ thuộc từng trường phái cũng như thói quen của phẫu thuật viên.
- Thay khớp háng: toàn phần và bán phần.
- Tiên lượng
- Hoại tử chỏm có thể xảy ra trong thời gian kết hợp xương đến 2 năm nhất là các trường hợp gãy xương di lệch nhiều.
- Khớp giả sau kết hợp xương.
- Viêm ổ cối do chỏm giả, lỏng xi-măng ở thân khớp giả.
- Dự phòng
- Tuyên truyền và giáo dục trong cộng đồng về luật giao thông và lao động.
- Cần giáo dục cộng đồng sơ cứu tại chỗ tốt các trường hợp gãy xương để hạn chế các biến chứng trong gãy xương.
- Đối với các tuyến y tế cơ sở cần chẩn đoán sớm, xử lý đúng và chuyển lên tuyến y tế chuyên khoa điều trị sớm để giảm thiểu các biến chứng do gãy cổ xương đùi.
- Giáo dục cho bệnh nhân tập luyện phục hồi chức năng sau điều trị.
GÃY THÂN XƯƠNG ĐÙI
Đại cương
Gãy thân xương đùi được giới hạn từ bờ dưới mấu chuyển lớn đến bờ trên lồi cầu ngoài 5 cm. Xương đùi là một xương có sự chống đỡ đặc thù đối với mọi chấn thương do cấu trúc giải phẫu của nó. Đó là do ba độ cong sinh lý và sự bố trí vùng chịu lực. Vì là một xương lớn có nhiều cơ mạnh bám vào nên gãy xương đùi thường do chấn thương mạnh, do vậy dễ gây ra choáng mà cần xử lý cấp cứu là bồi phụ tuần hoàn và bất động. Thường xảy ra ở lứa tuổi lao động 12 – 15% và ngày nay gặp nhiều trong tai nạn giao thông.
Gãy xương đùi được phân loại theo giải phẫu học và vị trí đường gãy: 1/3 trên, 1/3 giữa, 1/3 dưới. Đối với gãy 1/3 trên sát mấu chuyển thì khó phân biệt gãy mấu chuyển. Chú ý gãy 1/3 dưới xương đùi hoặc gãy liên lồi cầu, điều trị khá phức tạp, biến chứng cứng khớp gối dễ xảy ra.
Sinh lý giải phẫu
Ổ gãy ở đầu trên xương đùi. Vị trí gãy ở vùng 5 cm dưới mấu chuyển bé. Đây là vị trí gãy có nhiều di lệch phức tạp do sự co kéo mạnh của các khối cơ theo nhiều hướng khác nhau ở đầu trên xương đùi. Các cơ mông rất mạnh bám vào vùng mấu chuyển lớn, khi co kéo gãy đầu trên dạng và xoay ra ngoài. Cơ thắt lưng chậu bám vào mấu chuyển bé làm đầu trên gập ra trước. Kết quả là gây gập góc và di lệch nhiều. Các cơ khép và cơ thẳng trong kéo mạnh đoạn dưới vào trong và xoay ra ngoài.
Ổ gãy 2/4 giữa thân xương đùi ít có sự di lệch phức tạp so với đoạn gãy trên, ống tủy hẹp đều và có hình trụ trên một đoạn dài, tính chất này thuận lợi cho việc áp dụng đóng đinh nội tủy hơn là áp dụng các phương pháp điều trị khác.
Ổ gãy ở đầu dưới thân xương đùi. Đường gãy thường là ngang hoặc chéo xuống dưới và ra trước. Đoạn gãy trên dễ bị co kéo mạnh và đâm thọc vào khối cơ duỗi đùi, trong khi đó đoạn dưới bị kéo ra sau bởi khối cơ sinh đôi, do vậy dễ gây thương tổn bó mạch – thần kinh ở phía sau.
Lâm sàng
Nguyên nhân: thường do lực chấn thương mạnh trực tiếp như tai nạn giao thông, hoặc một chấn thương gián tiếp kết hợp với gấp và vặn xoắn. Thường gặp ở người lớn và trẻ từ 3 – 5 tuổi.
Đường gãy: gồm có gãy ngang, gãy chéo, gãy xoắn, gãy hai tầng, gãy mảnh thứ ba hoặc gãy vụn.
Sự di lệch: tùy theo vị trí gãy và có các hình thái di lệch khác nhau. Các di lệch thường gặp là gập góc, lệch sang bên, chồng ngắn, xoay ngoài của đoạn gãy xa.
Thăm khám lâm sàng
Bệnh nhân có thể đau dữ dội ở vùng đùi.
Mất cơ năng hoàn toàn, bệnh nhân không thể nhấc chân lên được. Cần phải nghĩ đến choáng có thể xảy ra để đề phòng và điều trị.
Khám tại chỗ thường thấy rõ các biến dạng đặc thù: gập góc, làm đùi có dáng vòng quai do mở góc vào trong nhất là khi gãy ở đoạn trên xương đùi.
Đùi sưng to.
Chi thường ngắn so với bên lành.
Bàn chân xoay ngoài, bờ ngoài bàn chân nằm sát mặt phẳng nằm của bệnh nhân. Đối với gãy thấp, do đầu gãy xa bị kéo ra sau dễ chèn vào bó mạch, thần kinh, ổ khoeo, do vậy cần xác định rõ có tổn thương mạch máu, thần kinh hay không. Chú ý vận động gấp duỗi bàn chân hoặc vùng mất cảm giác ở gan chân và một vùng nhỏ trước cổ chân trong trường hợp có chèn ép thần kinh hông khoeo. Ngoài ra, cần khám kỹ vùng háng và gối để phát hiện các thương tổn phối hợp như vỡ ổ cối, trật khớp háng, đứt dây chằng chéo sau, vỡ xương bánh chè.
Cần khám kỹ bàn chân để phát hiện các thương tổn do đa chấn thương. Chú ý sọ não, cột sống, vỡ tạng trong ổ bụng.
X-quang
Mặc dù chẩn đoán bằng X-quang là cần thiết, nhưng cần khám kỹ lâm sàng để tránh bỏ sót thương tổn. Một số trường hợp bỏ sót trật khớp háng hoặc gãy đầu trên xương đùi đi kèm trong gãy thân xương đùi vì chỉ chụp giới hạn ổ gãy. Do vậy, để có một phim X-quang tốt cần chú ý:
- Chụp lấy được hai khớp của đầu xương gãy ít nhất hai bình diện thẳng và nghiêng.
- Chụp xương bên lành để so sánh nếu thấy cần thiết (thường áp dụng đối với trẻ em).
Biến chứng
Choáng
Choáng có thể thoáng qua nhờ giảm đau bởi bất động tạm thời tốt, choáng này thường do đau đớn. Choáng có thể do mất máu của ổ gãy, cần đo vòng đùi để ước lượng, nếu vòng đùi quá căng so với bên lành có thể mất quá 500 mL ở người 50 kg.
Mất mạch ở khoeo và cổ chân
- Nguyên nhân do động mạch đùi bị đứt hoặc do chèn ép của đoạn gãy xa nhất là gãy đầu dưới xương đùi, gãy trên lồi cầu xương đùi. Hoặc có thể do máu từ ổ gãy tràn vào chèn ép động mạch khoeo. Triệu chứng có thể biểu hiện với đau nhức vùng cẳng chân, tê rần đầu chi, vùng cẳng bàn chân lạnh, tại vùng hỏm khoeo rất căng.
- Khi chẩn đoán có sự chèn ép hoặc đứt mạch ở khoeo phải phẫu thuật cấp cứu để nối mạch hoặc giải phóng chèn ép.
Tắc mạch do mỡ
- Hiếm gặp, cần chú ý khi: gãy xương nhiều mảnh, dập mô mềm nhiều.
- Đe dọa choáng hoặc có choáng:
- Xuất huyết kết mạc mắt, da
- Khó thở
- PCO2 máu tăng cao
- Có váng mỡ trong nước tiểu
- Cần phải cấp cứu kịp thời vì tỉ lệ tử vong cao.
Nguyên tắc điều trị
Sơ cứu, cấp cứu:
- Cần bất động tạm thời và chống choáng. Ở người lớn có thể mất đến 1 lít máu qua ổ gãy. Nếu bất động kém sẽ gây thêm đau đớn và có thể choáng nặng nguy hiểm đến tính mạng. Do vậy, cần phải chống choáng, cần truyền 1 – 2 lít dịch và truyền máu nếu có, sau đó kiểm tra đã bất động tốt chưa rồi mới vận chuyển đến nơi điều trị thực thụ.
- Nếu ổ gãy có xây xát da hoặc có vết thương rộng cần băng ép vô trùng, dùng kháng sinh mạnh đường tĩnh mạch và thuốc chống uốn ván.
- Bất động xương đùi vững chắc đòi hỏi phải đặt nẹp quá chậu hông, có loại nẹp khá tiện dụng là nẹp Thomas – Lardennois, vừa bất động vừa kéo liên tục nhẹ và cố định nhanh chóng nhất là trong trường hợp có hàng loạt chấn thương. Ở Việt Nam có thể dùng nẹp tre, gỗ. Nẹp phải to bản (10 cm) và dày (1 cm). Có thể dùng hai hoặc ba nẹp, thường dùng hai nẹp: 1 đặt ở ngoài từ nách đến quá mắt cá ngoài; 1 nẹp ở háng đến mắt cá trong.
- Điều trị thực thụ: do xương đùi to chắc, có nhiều cơ mạnh bám cho nên dù nắn tốt cũng không thể cố định tốt trong bột được, rất dễ bị di lệch thứ phát. Hiện nay phương pháp điều trị chỉnh hình chủ yếu áp dụng cho trẻ < 15 tuổi, còn lại phần lớn phải phẫu thuật.
- Phương pháp chỉnh hình:
- Bó bột: chỉ áp dụng cho trẻ em, các trường hợp gãy nhiều mảnh ít di lệch, gãy không di lệch, gãy cài nhau. Ngoài ra, trong hoàn cảnh nước ta các nơi không đủ điều kiện vô trùng, dụng cụ, kinh tế thì đây là phương pháp duy nhất. Sau hai tháng, khi thấy xương đã liền có thể cho đi trên bột từ 1 – 2 tháng nữa. Sau khi mở bột, bệnh nhân tập đi chống chân đau có nạng, dần dần cơ tứ đầu, khớp háng và gối sẽ phục hồi từ 6 tháng đến một năm.
- Xuyên đinh kéo tạ liên tục: thường áp dụng đối với trẻ em (không mổ), người già, gãy hở, gãy vụn, gãy bệnh lý, tổng trạng kém hoặc kéo trong thời gian chờ mổ. Việc kéo được thực hiện qua trung gian một móc kéo với tạ # 1/10 – 1/7 trọng lượng cơ thể, kéo theo trục xương đùi. Có thể xuyên đinh qua lồi củ trước xương chày để kéo trong trường hợp gãy 1/3 dưới, bất tiện là dãn dây chằng khớp. Hoặc kéo xương qua các lồi cầu xương đùi, cho phép kéo trực tiếp trên xương đùi, không sợ dãn dây chằng gối nhưng bất tiện là gây trở ngại cho kết hợp xương sau này. Cần dùng đinh to (Steimann 4 mm). Nên kéo trên khung Braun, gối gấp nhẹ, bàn chân 90o. Đùi nên giữ ở sau để tránh sự dãn quá mức. Trong thời gian kéo nên kiểm tra lâm sàng hằng ngày và X-quang hàng tuần để điều chỉnh tạ kéo, bắt đầu giảm trọng lượng tạ dần dần từ tuần 8 và sau 6 tuần có thể làm bột chậu – lưng – chân. Trong thời gian kéo tạ cần tập vận động cơ tứ đầu, các khớp để tránh các biến chứng sau khi đã liền xương.
- Điều trị phẫu thuật: là phương pháp điều trị hữu hiệu tích cực nhất hiện nay.
- Đóng đinh nội tủy: áp dụng cho các trường hợp gãy thân xương đùi, tốt nhất đoạn 2/4 giữa, áp dụng trong tất cả các trường hợp gãy ngang, chéo, nhiều mảnh, gãy 2 ổ. Đóng đinh nội tủy được xem là phương pháp tốt nhất hiện nay. Nhờ màn tăng sáng, người ta đóng đinh không mở ổ gãy và có khoan rộng ống tủy. Để chống xoay của đoạn gãy xa người ta tăng cường chốt ngang qua xương. Trong trường hợp đường gãy thấp ở đoạn 1/3 giữa và dưới, có thể tiến hành đóng đinh nội tủy có chốt ngang ngược dòng từ đầu dưới xương đùi. Đối với gãy vụn có thể không cần khoan ống tủy, chỉ mang tính chất sắp xếp xương thẳng trục, người ta kéo liên tục tăng cường 2 – 3 tuần đến khi có can để chống xoay.
- Kết hợp xương bằng nẹp vít:
- Ưu điểm là nắn hoàn chỉnh đoạn xương gãy, tập vận động sớm.
- Nhược điểm:
- Làm chậm liền xương
- Giới hạn các vận động cơ do bóc tách khi mổ
- Nhiễm trùng.
- Kết hợp xương nẹp vít thường áp dụng trong các trường hợp gãy gần các đầu xương.
- Cố định ngoài: được áp dụng trong các trường hợp gãy hở với thương tổn phần mềm và thương tổn mạch máu thần kinh.
Dự phòng
Tuyên truyền và giáo dục trong cộng đồng về luật giao thông và lao động.
Cần giáo dục cộng đồng sơ cứu tại chỗ và bất động gãy xương tốt các trường hợp gãy xương để hạn chế các biến chứng trong gãy xương và choáng.
Đối với các tuyến y tế cơ sở cần chẩn đoán sớm, xử lý đúng và chuyển lên tuyến y tế chuyên khoa điều trị sớm để giảm thiểu các biến chứng do gãy thân xương đùi.
Giáo dục cho bệnh nhân tập luyện phục hồi chức năng sau điều trị.
GÃY THÂN HAI XƯƠNG CẲNG CHÂN
Đại cương
Gãy thân xương cẳng chân là các trường hợp gãy thân xương chày từ dưới hai lồi cầu đến trên mắt cá trong, có hoặc không kèm gãy xương mác từ cổ tới trên mắt cá ngoài.
Tần suất
Gãy thân xương cẳng chân khá phổ biến, chiếm tỉ lệ khoảng 20% tổng số gãy xương và xảy ra ở nam nhiều hơn nữ.
Nguyên nhân
có hai cơ chế chính:
- Cơ chế trực tiếp:
- Thường do tai nạn giao thông, tai nạn lao động, do vật nặng đè vào. Gãy xương xảy ra bất kỳ vị trí nào tùy nơi va chạm, dễ bị gãy hở từ ngoài vào với mức độ nhiễm bẩn nặng.
- Ngoài các nguyên nhân trên, tai nạn thể thao làm gãy xương chày là đặc điểm của môn bóng đá.
- Cơ chế gián tiếp:
- Ví dụ, gãy do kẹt chân làm gập cẳng chân làm gãy xương thường gãy chéo, xoắn, nơi có cấu trúc xương yếu (chỗ nối 1/3 giữa và 1/3 dưới). Xương mác có thể gãy cao tận cổ xương. Ổ gãy có đầu nhọn dễ chọc thủng da và làm gãy hở, nguy cơ tổn thương thần kinh hông khoeo ngoài.
Vài yếu tố giải phẫu đáng chú ý
Màng liên xương: chắc, hạn chế sự di lệch của hai xương.
Bờ trước và mặt trong xương chày nằm sát dưới da không được cơ bảo vệ, mặt ngoài được các cơ duỗi che phủ nhưng cũng mỏng manh và trong khi đó mặt sau xương chày được khối cơ gấp bảo vệ và lực khối cơ này mạnh gấp 4 lần khối cơ duỗi. Ở đầu
xa xương chày các cơ đã chuyển thành gân cả mặt trước và sau, lớp mô mềm bảo vệ xương mỏng manh.
Về tuần hoàn: có ba hệ thống nuôi dưỡng xương (hệ thống trong ống tủy, hành xương và màng xương). Động mạch chính nuôi xương chày là động mạch nuôi tách ra từ động mạch chày sau, xuyên qua lỗ nuôi xương ở mặt sau, ở đoạn nối 1/3 trên và giữa, vào ống tủy để tiếp nối với hệ mạch hành xương (chú ý: động mạch nuôi dễ bị thương tổn khi bị gãy xương ở vùng này).
Triệu chứng lâm sàng
Gãy kín có di lệch
– Nếu đến sớm
Đau chói tại vùng gãy, bệnh nhân không đứng dậy được.
Nhìn thấy rõ sự di lệch với ngắn chi, bàn chân xoay ngoài, gập góc mở ra sau.
Sờ thấy đầu xương gãy gồ dưới da ở mặt trong cẳng chân. Sờ còn phát hiện dấu đau chói và tiếng lạo xạo của xương gãy.
– Nếu đến muộn
Thường cẳng chân bị sưng nề nhiều, khó phát hiện các triệu chứng như đau chói và thấy đầu xương gãy. Điều quan trọng ở đây là chú ý đến các biến chứng chèn ép mạch khoeo hoặc chày sau, biến chứng chèn ép khoang. Do vậy cần khám kỹ mạch ở mu chân, đánh giá mức độ phù nề cẳng chân, khám cảm giác và vận động các ngón. Có thể xuất hiện các nốt phỏng nước, biểu hiện sự trầm trọng của biến chứng chèn ép khoang. Thăm khám cần xác định các thương tổn cổ chân, gãy cổ xương mác, tổn thương các dây chằng khớp gối.
Gãy ít di lệch
Ở người lớn dù ít có biến dạng rõ, có thể thấy điểm đau chói và chỗ gồ nhẹ của đầu xương gãy.
Ở trẻ em loại gãy cành tươi khó xác định.
Biến chứng của gãy thân xương cẳng chân
Choáng chấn thương: ít xảy ra trong gãy kín, thường gặp trong gãy hở. Xương gãy nhiều mảnh, dập nát phần mềm nhiều.
Chèn ép khoang: chiếm 65% trong các chèn ép khoang của cơ thể, thường xuất hiện đối với gãy 1/3 trên xương chày, gãy nhiều mảnh, gãy xoắn.
Tắc mạch máu do mỡ: thường gặp ở các trường hợp gãy nhiều xương, dập phần mềm nhiều, cần phát hiện sớm mới cứu được bệnh nhân. Chú ý các triệu chứng:
- Lơ mơ (loại trừ chấn thương sọ não)
- Xuất huyết kết mạc mắt
- Xuất huyết thành ngực, nách
- Có tế bào mỡ trong nước tiểu. Cần cấp cứu điều trị với:
- Thở oxy (6 lít/phút)
- Depersolone
- Héparine
- Lasix.
Nhiễm trùng: gặp nhiều trong gãy hở, tỉ lệ viêm xương khá cao 12 – 30% (Bệnh viện Chợ Rẫy); 8,5% Allgoewer (Thụy Sĩ). Cần cắt lọc tốt, kháng sinh liều cao đúng quy cách mới hạn chế nhiễm khuẩn.
Biến chứng vết thương da hở do xương chày nằm sát da và gập góc ra sau. Liệt thần kinh mác chung trong gãy cổ xương mác.
Rối loạn dinh dưỡng biểu hiện sớm, xuất hiện các nốt phỏng có dịch và máu. Rối loạn muộn sau tháo bột thường thấy bàn chân sưng nề, da khô, đau. Để đề phòng cần tập vận động sớm và chống huyết khối ở bệnh nhân nằm lâu.
Khớp giả là biến chứng muộn, thường do nguyên nhân tại chỗ như:
- Gãy ba mảnh, mạch máu không nuôi dưỡng đủ mảnh ở giữa
- Xương mác liền nhanh làm cản trở sự liền xương của xương chày hoặc do xương mác không gãy.
Can xấu, di lệch:
- Can lệch trục xương chày > 20o thì cần phải chỉnh trục.
- Can gồ xấu ở người trẻ có thể phẫu thuật do vấn đề thẩm mỹ.
Nguyên tắc điều trị
Điều trị gãy xương cẳng chân quy tụ vào điều trị gãy xương chày. Xương mác dẫu có can lệch cũng không ảnh hưởng cơ năng của cẳng chân. Nếu điều trị sớm thì nắn tương đối dễ vì chưa sưng nề nhiều, máu tụ còn ít, cơ chưa co rút nhiều. Nếu để muộn, tại chỗ sưng nề nhiều, có thể thấy các nốt phỏng nước, cơ co kéo mạnh, do vậy nắn sẽ khó ngay cả trong phẫu thuật.
Mục đích điều trị bao gồm: tạo can xương tốt không ngắn chi, không xoay, không cứng khớp gối và cổ chân.
Bó bột
Áp dụng trong các trường hợp:
- Gãy không lệch hoặc di lệch ít dù loại gãy nào (ngang, chéo, xoắn) đều bó bột cố định ngay. Bột đùi – cẳng – bàn chân có rạch dọc, bó với tư thế gối hơi gấp bàn chân 90o.
- Sau 7 – 10 ngày, khi sưng nề đã giảm có thể quấn thêm bột kín vòng tròn hoặc thay bột khác nếu bột quá lỏng. Trong quá trình bó, hướng dẫn bệnh nhân tập đưa cao cẳng chân, khép, dạng. Sau 3 tuần cho tập đi nạng và chống chân dần để tránh rối loạn dinh dưỡng. Bột giữ 8 – 10 tuần.
- Gãy di lệch nhiều: cần gây tê ổ gãy và nắn ngay trên khung kéo kiểu Boehler, kéo với tạ 7 – 14 kg, kéo từ 10 – 20 phút. Sau khi kéo, kiểm tra hết ngắn chi, hết xoay, cần nắn sửa di lệch ngang, kiểm tra X-quang rồi bó bột đùi – cẳng – bàn chân hoặc bó trước rồi kiểm tra X-quang sau. Nếu kiểm tra X-quang còn di lệch ít thì cho bệnh nhân nằm kê cao chân trong 3 – 4 ngày. Bột giữ 6 – 8 tuần, sau 3 tuần cho tập đi nạng.
Theo Boehler, nếu kiểm tra X-quang còn di lệch trong bột thì nên kéo tạ trên bột trong 3 tuần trên khung Braun.
Theo A. Sarmiento, sau khi kéo nắn thì cho bó bột đùi – cẳng – bàn chân ngay, kê chân cao 3 – 5 ngày tránh rối loạn dinh dưỡng, cho bệnh nhân tập đưa chân lên xuống trong 2 tuần. Khi đỡ đau tại ổ gãy thì chuyển bột đùi – cẳng – bàn chân thành bột chức năng dưới gối để bệnh nhân tập vận động khớp gối và tập đi lại chống nạng.
Bột chức năng giữ 8 – 12 tuần. Loại bột này thường áp dụng đối với các trường hợp gãy thấp hai xương cẳng chân.
Theo một số tác giả, nếu xương chày gãy chéo, xoắn, bó bột như trên thường không vững dễ di lệch thứ phát. Do vậy, nên xuyên đinh qua xương gót kéo khoảng 3 tuần rồi chuyển sang bó bột.
Kéo tạ
Dùng đinh Steimann hoặc đinh Kirschner lớn xuyên qua xương gót để kéo liên tục trên giàn Braun. Kéo tạ được chỉ định trong các trường hợp gãy không vững, gãy di lệch nhiều. Kéo tạ sẽ nắn chỉnh được di lệch chồng ngắn, xoay ngoài và một phần nào di lệch ngang.
Tạ kéo thường với 1/10 – 1/7 trọng lượng cơ thể và tăng dần mỗi giờ sau đó. Kéo tạ cho đến khi có can lâm sàng thì chuyển sang băng bột để thu ngắn thời gian nằm trên giường.
Phẫu thuật
– Chỉ định:
Các trường hợp gãy chéo xoắn nắn không vào, nghi do phần mềm chèn vào
Gãy hai tầng có đoạn giữa dài, gãy phức tạp
Gãy đơn thuần xương chày ở người lớn.
– Phương pháp
Đóng đinh nội tủy: được chỉ định trong gãy 1/3 giữa hoặc 1/3 dưới thân xương chày hoặc trong các trường hợp gãy do cơ chế trực tiếp phần mềm bầm dập nhiều. Không chỉ định trong gãy 1/3 trên xương chày. Kỹ thuật có thể đóng kín hoặc có mở ổ gãy. Đóng đinh có thể dùng đinh có chốt để chống di lệch xoay nên chỉ định có thể mở rộng cả cho những trường hợp gãy cao 1/3 trên.
Kết hợp xương nẹp vít: áp dụng trong các trường hợp gãy chéo xoắn có mảnh thứ 3, gãy nhiều mảnh, gãy cao xương chày.
Cố định ngoài: áp dụng trong các trường hợp gãy phức tạp hoặc gãy với tổn thương phần mềm nhiều, gãy hở độ II và III.
Đinh nội tủy và nẹp vít nên lấy ra sau một năm. Cố định ngoài nên lấy bỏ khi ổ gãy có can.
Vật lý trị liệu
Ngoài việc kê cao chân chống phù nề sau mổ, cần có chương trình tập luyện ngay khi bệnh nhân tỉnh. Cần luyện tập cơ nhẹ nhàng và không đau.
Ưu điểm của phẫu thuật là xương lành theo ý muốn của người điều trị, khớp không bị cứng, bệnh nhân chóng trở lại sinh hoạt bình thường. Song nguy cơ nhiễm trùng khi mổ còn cao do không đảm bảo vô trùng (10 – 25%). Ngoài ra, các biến chứng gãy nẹp, bung nẹp cũng có thể xảy ra.
Dự phòng
Tuyên truyền và giáo dục trong cộng đồng về luật giao thông và lao động.
Cần giáo dục cộng đồng sơ cứu tại chỗ và bất động gãy xương tốt các trường hợp gãy xương để hạn chế các biến chứng trong gãy xương.
Đối với các tuyến y tế cơ sở cần chẩn đoán sớm, xử lý đúng và chuyển lên tuyến y tế chuyên khoa điều trị sớm để giảm thiểu các biến chứng do gãy hai xương cẳng chân.
Hướng dẫn bệnh nhân tập luyện phục hồi chức năng sau điều trị.

bài viết rất hay ạ