1. ĐẶC ĐIỂM GIẢI PHẪU HỌC CỦA SỤN CHÊM
1.1. Sụn chêm trong
- Sụn chêm trong có hình chữ C, dài khoảng 5 – 6 cm, đi từ diện trước gai chạy vòng theo mâm chày trong ra phía sau và bám vào diện sau gai, bờ ngoại vi dính chặt vào bao khớp trong.
- Sừng sau (16 – 20 mm) rộng hơn sừng trước (8 – 10 mm), sừng trước bám chắc vào mâm chày ngay phía trước gai chày trước và dây chằng chéo trước. Sừng sau bám vào mâm chày sau ngay phía trước nơi bám dây chằng chéo sau, liên quan chặt chẽ với dây chằng bên trong sau và gân cơ bán mạc,… Chính mối quan hệ giải phẫu với các thành phần xung quanh đã làm hạn chế sự di chuyển của sụn chêm trong khi vận động gấp duỗi gối, điều này giải thích vì sao thương tổn sụn chêm trong hay gặp trong chấn thương khớp gối [53].
1.2. Sụn chêm ngoài
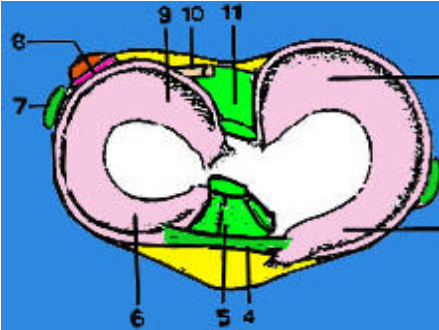
1. Sừng sau sụn chêm trong
2. Dây chằng bên trong
3. Sừng trước sụn chêm trong
4. Dây chằng ngang
5. Dây chằng chéo trước
6. Sừng trước sụn chêm ngoài
7. Dây chằng bên ngoài
8. Cơ khoeo
9. Sừng sau sụn chêm ngoài
10. Dây chằng sụn chêm – đùi
11. Dây chằng chéo sau
- Sụn chêm ngoài có hình chữ O mở vào trong, phủ bề mặt khớp mâm chày và rộng hơn sụn chêm trong, xuất phát từ diện trước gai, hơi ra phía ngoài một chút so với điểm bám của dây chằng chéo trước ở mâm chày.
- Sừng trước và sừng sau của sụn chêm ngoài rộng bằng nhau, kích thước khoảng 12 – 13 mm. Sụn chêm ngoài chạy vòng ra sau theo bờ mâm chày ngoài và bám vào diện sau gai cùng với dây chằng đùi – sụn chêm và dây chằng chéo sau [53].
1.3. Thần kinh và mạch máu nuôi sụn chêm
* Mạch máu nuôi sụn chêm
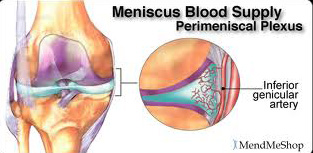
Mạch máu nuôi dưỡng sụn chêm đều được tách ra từ các nhánh của động mạch khoeo. Ở khoeo, động mạch khoeo chia ra năm nhánh bên:
– Hai nhánh trung tâm đi vào bao khớp phía sau và tạo thành mạng mạch nuôi dưỡng bao khớp
– Sau đó, động mạch khoeo chia thành những nhánh nhỏ là động mạch gối trên, gối giữa và gối dưới:
+ Động mạch gối giữa chạy xuyên qua bao khớp phía sau và chia thành ba nhánh cấp máu cho dây chằng chéo sau, vùng cạnh sụn chêm trong và vùng cạnh sụn chêm ngoài.
+ Động mạch gối dưới gồm nhánh bên trong và bên ngoài xuyên qua bao khớp ở mặt trước tạo thành mạng mạch dưới gân bánh chè. Từ mạng mạch này có các nhánh nhỏ đi vào vùng cạnh hai sụn chêm ở phía trước.
Nhánh động mạch gối ngoài và trong cấp máu cho sụn chêm ngoài và sụn chêm trong, các nhánh tách ra từ động mạch này cấp máu cho hai sụn chêm giảm dần từ bờ ngoại vi nơi sụn chêm tiếp giáp với bao khớp đến bờ tự do. Sự phân bố mạch máu nuôi sụn chêm được nhiều công trình nghiên cứu chỉ ra rằng, sự cấp máu nuôi chia làm ba vùng, đặc biệt nổi bật vùng sừng trước và sừng sau, còn ở sừng giữa chỉ có phần nền của sụn chêm được cấp máu [125],[130].
Những công trình nghiên cứu của Arnoczky S.P. năm 1983 và Benedetto K.P. năm 1985 cho thấy sự cấp máu ở vùng sừng trước và sừng sau và phần rìa sụn chêm rất phong phú và giảm đi rõ rệt ở bờ tự do [43],[47]. Năm 1988, nghiên cứu của Swiontkowski M.F. đo lượng cấp máu cho sụn chêm bằng laser Doppler cũng cho kết quả tương tự và ngay tại vùng được cấp máu, vòng nối giữa các mao mạch là rất hiếm [111].
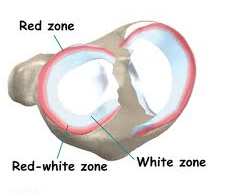
– Vùng giàu mạch máu nuôi (vùng đỏ – đỏ): chiếm 1/3 ngoài, vùng này có đầy đủ mạch máu nuôi, rách vùng này dễ phục hồi nếu phát hiện sớm và điều trị đúng.
– Vùng trung gian (vùng đỏ – trắng): ở 1/3 giữa mạch máu nuôi, mạch máu bắt đầu giảm dần, tổn thương có thể lành khi điều trị đúng nhưng kết quả đem lại với tỷ lệ thấp hơn.
– Vùng vô mạch (vùng trắng – trắng): 1/3 trong không có mạch máu nuôi, rách ở đây không có khả năng phục hồi nên thường điều trị cắt bỏ đi phần rách.
Đây là cơ sở quan trọng cho việc chỉ định khâu sụn chêm bị rách do chấn thương
*Thần kinh
Thần kinh đi theo cùng mạch máu, nằm trong lớp áo ngoài của mạch máu và đi vào sụn chêm phân nhánh cùng các bó sợi collagen tạo thành mạng lưới. Các sợi thần kinh tập trung chủ yếu ở một phần ba rìa ngoài của sụn chêm và đóng vai trò bảo vệ khớp chống lại những cử động bất thường [110].
2. MÔ HỌC CỦA SỤN CHÊM
– Năm 1958, tác giả Viernstein K. đã nêu sụn chêm được cấu tạo bởi 65% sợi collagen, 16% chondrotinsulfat, 19% là nước và các thành phần khác. Khi sụn chêm bị thoái hóa, lượng chondrotinsulfat sẽ giảm đi còn khoảng 5%, thay thế vào đó sẽ là các tổ chức xơ, còn thành phần collagen gần như không thay đổi. Thành phần xơ sụn của sụn chêm chủ yếu là collagen type I (chiếm 90%), gần giống như gân và sụn [114].
– Theo nghiên cứu của Adam M.E. và Muir H. năm 1981; McNicol D. và Roughley P.J. năm 1980 cho thấy có sự khác nhau về tỷ lệ của proteoglycan và glycosaminglycan trong cấu trúc của sụn chêm và sụn khớp [39],[88]. Ngoài ra, theo Mc Nicol D. và Roughley P.J. cho rằng tỷ lệ proteoglycan trong sụn chêm của người trưởng thành chỉ bằng 1/8 sụn khớp và trong thành phần sụn chêm còn có dermaltalsuifat với hàm lượng khoảng 29%, đây là thành phần không có trong sụn khớp.
– Năm 1984, Insall J.N. nhận thấy trong cấu trúc sụn còn có một cấu trúc quan trọng là proteoglycan. Cấu trúc này được tạo từ glycosaminoglycan và protein. Sự sắp xếp các phân tử proteinglycan giữa các bó sợi collagen đã tạo cho sụn chêm có khả năng đàn hồi chống đỡ lại lực kéo và lực đẩy của lồi cầu đùi khi gấp, duỗi gối [77]. Các sợi này sắp xếp với nhau theo không gian ba chiều và đan chéo nhau rất chắc: loại ngang chiếm 2/3 trong, xếp nhiều từ trong ra ngoài chịu sức tải ép, loại dọc đi vòng quanh chiếm 1/3 ngoài chịu sức căng, loại đứng dọc ở vùng trung gian nối kết các sợi trên. Nhờ cấu trúc mô học này giúp sụn chêm có tác dụng truyền tải lực [67],[125],[127],[130].
– Theo Walker P.S., các bó sợi collagen chạy vòng cung và đan chéo lẫn nhau ở phần rìa và phần giữa sụn chêm có tác dụng trong vai trò hấp phụ lực của vùng này khi khớp gối duỗi thẳng ở tư thế đứng [119]
– Ở vùng ngoại vi sát bao khớp, các bó sợi collagen chạy song song có vai trò chịu lực kéo và lực đẩy của lồi cầu đùi trên mâm chày khi gấp duỗi gối [119]
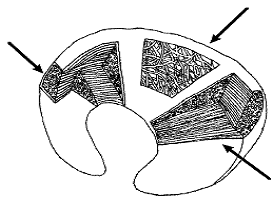
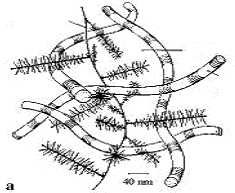
– Do có sự sắp xếp khác nhau của các bó sợi collagen ở trong các vị trí khác nhau của sụn chêm, dẫn đến các hình thái tổn thương giải phẫu bệnh khác nhau, ví dụ như tổn thương ở phần rìa sụn chêm sát bao khớp thường là đường rách dọc, tổn thương tại phần tự do thường là tổn thương rách ngang hoặc rách hình vạt.
– Năm 1911, Fick R. nghiên cứu cấu trúc sụn chêm ở người trưởng thành đã nhận thấy những bó sợi chun bao quanh tổ chức xơ sụn thành một lớp mỏng và nằm trong lớp tổ chức liên kết. Các bó sợi này sắp xếp theo hình vòng cung chạy từ phần nền sụn chêm ra đến phần rìa [67].
– Nghiên cứu của Tobler T. vào năm 1936 cũng cho thấy cấu trúc sụn chêm của trẻ sơ sinh là những mô liên kết sắp xếp dạng lượn sóng xen kẽ với những bó sợi chun [116].
– Theo công trình nghiên cứu của Reinbach W. năm 1954 [127], Bullough P.G. năm 1970 [50] và Walker P.S. năm 1975 [119] cho thấy rằng sự sắp xếp của các bó sợi chun và tổ chức xơ sụn theo cấu trúc không gian ba chiều đã đảm bảo cho sụn chêm thực hiện vai trò hấp thu lực, phân phối và dàn đều lực.
– Năm 1986, Beaupre A.R. quan sát trên kính hiển vi điện tử nhận thấy các bó sợi nằm ngang ở bờ tự do giúp cho sụn chêm có khả năng hấp thu lực, các bó sợi chạy song song ở phần nền sát bao khớp giúp cho sụn chêm chịu lực căng, kéo và các bó sợi đan chéo giúp cho sụn chêm có khả năng thay đổi hình dạng, qua đó tăng diện tích tiếp xúc của lồi cầu đùi với mâm chày khi gấp, duỗi gối [46].
3. CƠ SINH HỌC CỦA SỤN CHÊM
– Theo kết quả của nhiều công trình nghiên cứu, trong trạng thái đi khớp gối chịu 4,5 – 6,2 lần trọng lượng của cơ thể, riêng mâm chày chịu nặng đến 72,2% trọng lượng, lực tác động qua sụn chêm ở tư thế gối gấp và duỗi khác nhau. Theo Burke và Ahmed thì có 50% lực chịu nặng sẽ truyền qua sụn chêm trong tư thế gối duỗi thẳng, 85% lực chịu nặng sẽ truyền qua sụn chêm ở tư thế gấp gối [51].
– Voloshin và Wosk so sánh thấy ở những khớp gối còn sụn chêm có khả năng hấp thu lực và giảm sốc cao hơn 20% so những khớp gối đã bị cắt sụn chêm. Khi cắt một phần sụn chêm thì diện tích tiếp xúc mâm chày với lồi cầu đùi sẽ giảm 10% và tăng điểm chịu lực lên 65%. Sau khi cắt bỏ toàn bộ sụn chêm, mặt tiếp xúc này giảm 75% và tăng điểm chịu lực lên từ 235 đến 700% so với bình thường [110].
– Cơ chế gây thương tổn sụn chêm được Smile [109] phân tích và chia thành bốn lực chính: lực ép từ trên xuống, lực xoay, dạng hay khép và gấp hay duỗi. Tuy nhiên, các lực trên thông thường phối hợp với nhau tùy ưu thế của lực nào mạnh mà khi gây thương tổn sụn chêm sẽ cho ra hình thái thương tổn khác nhau.
– Ở các độ tuổi khác nhau thì độ dày, độ chắc và chất lượng lớp sụn của mặt khớp cũng khác nhau. Chính vì vậy, khi bị chấn thương sẽ gây ra những kiểu thương tổn khác nhau. Ở người trẻ, mặt sụn khớp dày, khả năng đàn hồi và hấp thu lực còn tốt nên thường thấy đường rách dọc. Ngược lại, ở người trưởng thành trên 30 tuổi, chất lượng sụn thường bắt đầu suy giảm, khả năng hấp thu được các lực xoay kém hơn nên hay gặp đường rách ngang hoặc rách chéo. Ở người già, sụn khớp thoái hóa nhiều, lớp sụn mất đi, khe khớp gối hẹp lại, cử động lăn của lồi cầu trên mâm chày bị ma sát nhiều, nên thường thấy những đường rách nham nhở [139].
– Kiểu rách dọc thường gặp khi mức độ chấn thương quá lớn ở tư thế gối duỗi tối đa, làm cho mâm chày xoay ngoài quá mức. Khi mảnh rách dọc sụn chêm quá lớn và có dạng hình quai xách, quai này di chuyển vào trong khuyết lồi cầu và gây kẹt khớp [109],[110].
4. VAI TRÒ CỦA SỤN CHÊM
4.1. Phân phối và dàn đều trọng lực cơ thể tác động xuống mâm chày
– Sụn chêm chịu đựng khoảng 45% trọng lượng của cơ thể và di động trên bề mặt mâm chày song song với việc gấp duỗi gối. Mặt cong của sụn chêm có tác dụng phân phối lực và chuyển bớt từ 30 – 55% lực sang ngang, khi có đủ sụn chêm thì diện tiếp xúc tăng lên 2,5 lần, khi không có sụn chêm sức ép từ trên lồi cầu xuống mâm chày sẽ tập trung vào một diện tích nhỏ hơn, lâu ngày dẫn đến hư mặt khớp ảnh hưởng chức năng của gối.
– Các tác giả như: Burke D.L. và Kurosawa H.T. chỉ ra rằng sụn chêm ngoài chịu tác động trọng lực cơ thể hơn sụn chêm trong (71% so với 29%) [51]. Đây cũng là nguyên nhân gây tổn thương sụn chêm trong nhiều hơn sụn chêm ngoài trong chấn thương gối.
– Theo Kummer B. hình dạng giải phẫu sụn chêm có vai trò trong việc phân phối lực, dàn đều lực tác động của cơ thể xuống khớp gối. Khi khớp gối ở tư thế duỗi thẳng, trọng lực cơ thể sẽ dồn vào vị trí thấp nhất của lồi cầu và mâm chày. Tại vị trí mâm chày được sụn chêm che phủ, cũng sẽ có một phản lực thẳng góc với bề mặt sụn chêm. Tuy nhiên, nhờ hình dạng là một hình chêm nên tổng hợp lực sẽ là lực đẩy ngang về phía rìa của mâm chày. Nhờ vậy, trọng lực cơ thể tác động lên mâm chày được dàn đều [125].
4.2. Vai trò hấp phụ lực tác động xuống mâm chày
– Fairbank là người đầu tiên đánh giá chức năng chịu lực của sụn chêm. Ông đã quan sát và theo dõi trong một thời gian dài sau khi cắt toàn bộ sụn chêm của khớp gối thì thấy có sự thay đổi lực tác động lên mặt khớp và sự thay đổi này làm tăng thoái hóa khớp. Baratz M.E. và Mengator sau một quá trình nghiên cứu cũng thừa nhận điều này [44].
– Năm 1911, khi nói về vai trò của sụn chêm, Fick R. xem sụn chêm như một miếng đệm có vai trò giảm sự va đập và chấn động của lồi cầu đùi với mâm chày khi gấp duỗi gối [67].
– Sự chuyển động và thay đổi hình dạng của sụn chêm trong quá trình gấp duỗi gối cũng như các động tác xoay trong, xoay ngoài của khớp đảm bảo vai trò hấp phụ lực của sụn chêm. Khi gấp gối, cả hai sụn chêm cùng trượt dần trên mâm chày ra phía sau và ngược lại khi duỗi gối cả hai sụn chêm cùng trượt dần trên mâm chày ra phía trước. Qua đó, diện tiếp xúc giữa lồi cầu đùi và mâm chày tăng lên, lực tác động giữa lồi cầu đùi và mâm chày giảm đi.
4.3. Chức năng tăng diện tiếp xúc giữa lồi cầu đùi với mâm chày
Nhờ có sụn chêm mà diện tích tiếp xúc giữa lồi cầu đùi và mâm chày tăng lên. Các nghiên cứu có sử dụng cảm ứng lực của Helne H. J. năm 1981 [72], của Baratz M. E. năm 1986 [44] cho thấy sau khi cắt bỏ sụn chêm làm giảm đáng kể diện tiếp xúc giữa lồi cầu và mâm chày.
4.4. Chức năng dàn đều dịch khớp
Sụn chêm tạo sự tương hợp giữa hai mặt tiếp xúc giữa lồi cầu đùi và mâm chày, qua đó phân bố đều hoạt dịch bôi trơn giúp dinh dưỡng sụn khớp.
4.5. Các vai trò khác
Sụn chêm góp phần cho sự vững chắc của khớp gối. Bên cạnh đó, với cấu trúc mật độ dày các cảm thụ bản thể tập trung ở sừng sau sụn chêm đã giúp cho chúng có vai trò bảo vệ khớp gối chống lại các cử động xoay và duỗi gối quá mức. Ngoài ra, sụn chêm còn có tác dụng lấp đầy khe khớp gối, tránh cho bao khớp và hoạt mạc không bị kẹt vào khe khớp [130].
Tóm lại, qua giải phẫu, cấu tạo mô học, cơ sinh học và vai trò của sụn chêm ta thấy rằng trong chấn thương sụn chêm trong dễ tổn thương hơn sụn chêm ngoài. Bên cạnh đó, tuổi trẻ sụn chêm thường rách dọc. Nếu cắt bỏ sụn chêm sẽ làm tăng nguy cơ thoái hóa khớp gối, do đó, rách sụn chêm ở vùng đỏ – đỏ, đỏ – trắng cần khâu bảo tồn để tránh các biến chứng này


